Rak gruczołu limfatycznego
i Martina Feichter, redaktor medyczny i biolog ZaktualizowanoDr. med. Julia Schwarz jest niezależną pisarką w dziale medycznym
Więcej o ekspertachMartina Feichter studiowała biologię w aptece przedmiotowej w Innsbrucku, a także zanurzyła się w świecie roślin leczniczych. Stamtąd nie było daleko do innych tematów medycznych, które do dziś urzekają ją. Szkoliła się jako dziennikarka w Akademii Axel Springer w Hamburgu, a od 2007 roku pracuje dla - najpierw jako redaktor, a od 2012 jako niezależny pisarz.
Więcej o ekspertach Wszystkie treści są sprawdzane przez dziennikarzy medycznych.
Rak gruczołu chłonnego (chłoniak złośliwy) jest złośliwą chorobą układu limfatycznego. Rozróżnia się dwie duże grupy - chłoniaka Hodgkina i chłoniaka nieziarniczego. Typowe objawy tych nowotworów to bezbolesne, obrzęk węzłów chłonnych, gorączka, utrata masy ciała i nocne poty. Rak gruczołu chłonnego może wystąpić w każdym wieku. Mężczyźni chorują nieco częściej niż kobiety. Terapia i rokowanie zależą od rodzaju i stadium raka limfatycznego. Przeczytaj wszystko, co musisz wiedzieć o raku węzłów chłonnych tutaj.
Kody ICD dla tej choroby: Kody ICD to uznane na całym świecie kody diagnoz medycznych. Można je znaleźć np. w pismach lekarskich czy na zaświadczeniach o niezdolności do pracy. C84C85C82C81C83
Rak limfatyczny: opis
Rak gruczołu chłonnego to slangowe określenie chłoniaka złośliwego (dawniej nazywanego również mięsakiem limfatycznym). Ta choroba nowotworowa jest spowodowana przez zdegenerowane komórki układu limfatycznego (układ limfatyczny).
Układ limfatyczny (układ limfatyczny)
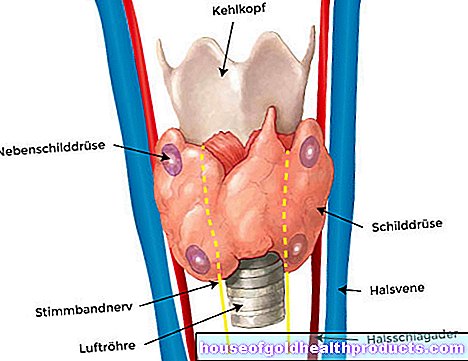
Układ limfatyczny jest ważną częścią systemu obronnego organizmu. W jego skład wchodzi układ limfatyczny – sieć naczyń porównywalna z układem naczyń krwionośnych – oraz narządy limfatyczne (np. grasica, szpik kostny, węzły chłonne, śledziona, migdałki). Płyn tkankowy (płyn limfatyczny, limfa) jest pobierany i transportowany w układzie limfatycznym.
Ponadto układ limfatyczny jest wykorzystywany do tworzenia, dojrzewania i różnicowania określonego typu białych krwinek, limfocytów (=komórek limfatycznych). Są niezwykle ważne dla obrony immunologicznej, ponieważ mogą specyficznie identyfikować i eliminować patogeny. Większość limfocytów pozostaje na swoim miejscu; tylko niewielka część przechodzi do krwi. Więcej o limfocytach i ich dwóch podgrupach (limfocyty T i B) można dowiedzieć się tutaj.
Węzły chłonne filtrują płyn tkankowy (limfa), który przez nie przepływa. Jeśli złapiesz ciała obce, takie jak patogeny lub komórki rakowe, aktywują się limfocyty przechowywane w węzłach chłonnych - układ odpornościowy walczy i usuwa ciała obce, jeśli to możliwe.
Śledziona odgrywa również ważną rolę w obronie immunologicznej i oczyszczaniu krwi. Przeczytaj więcej na ten temat tutaj.
Tak rozwija się rak węzłów chłonnych
Rak gruczołu limfatycznego występuje, gdy komórka limfatyczna (limfocyt) ulega degeneracji i staje się komórką rakową. Mogą to być na przykład limfocyty w węzłach chłonnych lub w śledzionie lub komórki macierzyste w szpiku kostnym (które oprócz limfocytów mogą wytwarzać wszystkie inne komórki krwi). Komórki rakowe różnią się wyglądem od zdrowych komórek limfatycznych, nie spełniają już faktycznego zadania zdrowej komórki i rozmnażają się w niekontrolowany sposób.
W miarę postępu choroby rak gruczołu limfatycznego może rozprzestrzenić się poza układ limfatyczny i zaatakować inne narządy.
Rak limfatyczny: zachorowalność i formy
Rak limfatyczny jest rzadką postacią raka. Każdego roku od dwóch do dziesięciu na 100 000 mieszkańców rozwija się chłoniak złośliwy. Mężczyźni są częściej dotknięci niż kobiety.
Na podstawie różnic w tkankach drobnych lekarze rozróżniają dwie duże grupy raka węzłów chłonnych:
- Chłoniak Hodgkina (choroba Hodgkina): Ta niezależna postać raka gruczołu limfatycznego jest jednym z pięciu najczęściej diagnozowanych nowotworów w wieku od 10 do 35 lat. Najczęściej występuje w młodym wieku dorosłym. W 2020 roku w Europie nowo zdiagnozowano chłoniaka Hodgkina u 8 856 kobiet i 11 002 mężczyzn.
- Chłoniak nieziarniczy (NHL): Obejmuje to wszystkie formy chłoniaka, które nie są klasyfikowane jako chłoniak Hodgkina – istnieje około 30 różnych typów (np. plazmocytoma). W 2020 r. w Europie nowo zdiagnozowano NHL u 55 601 kobiet i 67 378 mężczyzn. Średni wiek pacjentów to 72 lata (kobiety) i 70 lat (mężczyźni).
Dzieci mogą również zachorować na raka limfatycznego, przy czym obie główne grupy choroby występują mniej więcej w równym stopniu - chłoniak Hodgkina i chłoniak nieziarniczy stanowią około sześciu procent wszystkich nowotworów u dzieci.
choroba Hodgkina
Więcej o przyczynach, objawach, rozpoznaniu, leczeniu i rokowaniu tej postaci raka gruczołu chłonnego przeczytasz w artykule Choroba Hodgkina.
Chłoniak nieziarniczy
W artykule Chłoniaki nieziarnicze dowiesz się wszystkiego, co musisz wiedzieć o tej znacznie bardziej powszechnej grupie raka gruczołów chłonnych.
Rak limfatyczny: objawy
Wszystko, co musisz wiedzieć o typowych objawach raka gruczołu chłonnego, możesz przeczytać w artykule Objawy raka gruczołu chłonnego.
Rak limfatyczny: przyczyny i czynniki ryzyka
Dokładne przyczyny raka gruczołów limfatycznych nie są jeszcze znane. Uważa się, że zanim rozwinie się chłoniak złośliwy, musi wystąpić kilka czynników. Niektóre z tych czynników zwiększają ryzyko rozwoju raka gruczołu limfatycznego - chłoniaka Hodgkina lub chłoniaka nieziarniczego.
Czynniki ryzyka chłoniaka Hodgkina
Od dawna wiadomo, że wirus Epsteina-Barra (EBV) - czynnik wywołujący gorączkę gruczołową Pfeiffera (mononukleoza zakaźna) - może być przyczynowo zaangażowany w rozwój tej postaci raka gruczołu limfatycznego - ale tylko w niektórych chłoniakach Hodgkina . Z jednej strony dowody na przebytą infekcję EBV można znaleźć tylko u około połowy wszystkich pacjentów z chłoniakiem Hodgkina. Z drugiej strony takie infekcje są powszechne, a rak gruczołów chłonnych jest rzadki.
Wrodzone choroby układu odpornościowego i nabyte niedobory odporności (np. w wyniku zakażenia wirusem HIV) są kolejnymi czynnikami ryzyka choroby Hodgkina.
Palenie przez wiele lat może również zwiększać ryzyko zachorowania.
Dyskutowana jest również możliwa predyspozycja genetyczna: Dzieci i rodzeństwo pacjentów z chłoniakiem Hodgkina mają nieznacznie zwiększone ryzyko zachorowania na tę formę raka limfatycznego. Jednak ten związek nadal wymaga dalszego zbadania.
Czynniki ryzyka chłoniaka nieziarniczego
Nie można wymienić ogólnie stosowanych czynników ryzyka dla heterogennej grupy chłoniaków nieziarniczych (NHL).
Niektóre patogeny są uważane za czynniki ryzyka poszczególnych postaci chłoniaka nieziarniczego. Na przykład wspomniany powyżej wirus Epsteina-Barra może przyczynić się do rozwoju chłoniaka Burkitta – postaci raka limfatycznego występującego głównie w Afryce. Z drugiej strony, tak zwany chłoniak MALT żołądka (MALT = tkanka limfatyczna związana z śluzówką) jest faworyzowany przez „zarodek żołądka” Helicobacter pylori.
Różne substancje chemiczne mogą również zwiększać ryzyko niektórych chłoniaków nieziarniczych, takich jak benzen i inne rozpuszczalniki organiczne, które są szeroko stosowane w przemyśle.
Podobnie jak w przypadku choroby Hodgkina, wrodzony lub nabyty niedobór odporności może również przyczyniać się do rozwoju nowotworów w niektórych chłoniakach nieziarniczych. Infekcja HIV, chemioterapia lub terapia immunosupresyjna (np. po przeszczepieniu narządów) mogą być odpowiedzialne za nabyty niedobór odporności.
Za czynniki ryzyka uważa się również promieniowanie radioaktywne i starość.
Badane są inne możliwe czynniki ryzyka, takie jak czynniki genetyczne (jeśli w rodzinie występuje kilka przypadków choroby) i czynniki związane ze stylem życia.
Rak limfatyczny: badania i diagnostyka
Bezbolesne powiększone węzły chłonne – typowe objawy raka węzłów chłonnych – mogą mieć również wiele innych przyczyn. Jeśli jednak bezbolesny obrzęk węzłów chłonnych utrzymuje się tygodniami, któremu mogą towarzyszyć objawy takie jak gorączka, nocne poty i niechciana utrata wagi, należy pilnie skonsultować się z lekarzem. Jeśli podejrzewasz raka węzłów chłonnych, właściwą osobą do kontaktu jest Twój lekarz rodzinny lub specjalista chorób wewnętrznych i onkologii.
anamnese
Lekarz najpierw przeprowadzi z Tobą szczegółową dyskusję na temat Twojej historii medycznej (wywiad). Możliwe pytania od lekarza to:
- Czy przypadkowo schudłeś w ciągu ostatnich kilku miesięcy?
- Czy ostatnio obudziłeś się w nocy z „skąpanego potu”?
- Czy w przeszłości miałeś częstą gorączkę (bez oznak infekcji) i czułeś się słaby?
- Czy zauważyłeś bezboleśnie powiększone węzły chłonne (np. na szyi, pod pachami lub w pachwinie)?
- Czy zdajesz sobie sprawę z jakichkolwiek chorób?
- Czy w Twojej rodzinie zdarzały się przypadki raka? Jeśli tak, jaki rodzaj raka?
Badanie lekarskie
W ramach badania fizykalnego lekarz zeskanuje węzły chłonne i brzuch oraz przyjrzy się migdałkom. W raku węzłów chłonnych narządy limfatyczne, takie jak węzły chłonne i/lub śledziona itp., są zazwyczaj powiększane bezboleśnie.
Badania krwi i immunohistochemia
Badania krwi są ważnym narzędziem diagnostycznym w przypadku podejrzenia raka limfatycznego. Morfologia osób dotkniętych chorobą wykazuje zmienione wartości dla różnych komórek krwi: inne komórki krwi są wypierane przez silny wzrost liczby zwyrodniałych komórek chłoniaka. Może to prowadzić do braku erytrocytów (niedokrwistość = niedokrwistość), płytek krwi (trombopenia lub trombocytopenia), a także leukocytów (leukopenia lub leukocytopenia).
Ta ostatnia może jednak również ulec zwiększeniu (leukocytoza), jak to często ma miejsce w przypadku choroby Hodgkina: morfologia krwi (podział na różne podgrupy leukocytów) pokazuje, że ten wzrost całkowitej liczby leukocytów jest spowodowany wzrostem podgrupy "granulocytów eozynofilowych" ( Eozynofilia).
Wartości czynnościowe dla różnych narządów, takich jak wątroba i nerki, można również zobaczyć w morfologii krwi. Jeśli te wartości odbiegają od normy, może to wskazywać, że rak gruczołu chłonnego już dotknął dany narząd.
Podwyższony poziom stanu zapalnego można również zaobserwować we krwi pacjentów z rakiem limfatycznym (zwłaszcza zwiększona sedymentacja krwi). Taki wzrost jest jednak niespecyficzny, co oznacza, że wartości stanów zapalnych we krwi można zwiększyć również z wielu innych powodów.
-
„Zaakceptuj chorobę!”
Trzy pytania do
Prof. Dr. med. Marcusa Hentricha,
Onkologia wewnętrzna -
1
Kiedy stosuje się terapię przeciwciałami?
Prof. Dr. med. Marcus Hentrich
Jest wybierany dla prawie wszystkich tak zwanych chłoniaków z komórek B. Tam może znacznie zwiększyć szybkość gojenia. To sprytna zasada: przeciwciała precyzyjnie wiążą się z powierzchnią komórek rakowych, pomagając w ten sposób układowi odpornościowemu je wyeliminować. Leczenie zwykle łączy się z chemioterapią. Komórki rakowe są atakowane na różnych poziomach.
-
2
Jak dobrze pacjenci tolerują terapię przeciwciałami?
Prof. Dr. med. Marcus Hentrich
Pacjenci mogą mieć gorączkę lub dreszcze, zwłaszcza gdy są używane po raz pierwszy. Wynika to z faktu, że przeciwciała są białkiem egzogennym i dlatego początkowo ostrzegają układ odpornościowy pacjenta. Ale te skutki uboczne są łatwe do zaakceptowania - korzyści znacznie je przewyższają.
-
3
Co mogę zrobić sam, aby wspomóc leczenie?
Prof. Dr. med. Marcus Hentrich
Rak to poważna choroba. Ale staje się jeszcze bardziej groźne, gdy pozwolisz, by strach cię przytłoczył. Zaakceptuj diagnozę i znajdź z nią swoją drogę. Na szczęście w wielu przypadkach chłoniaka można wyleczyć. A jeśli nie, możesz przynajmniej dobrze je kontrolować przez długi czas. Dlatego ważne jest, abyś dobrze współpracował z leczeniem.
-
Prof. Dr. med. Marcusa Hentricha,
Onkologia wewnętrznaProd. dr. med. Marcus Hentrich jest dyrektorem medycznym i ordynatorem, a także specjalistą chorób wewnętrznych, hematologii i onkologii w Rotkreuzklinikum w Monachium.
Próbka tkanki (biopsja)
Do wiarygodnej diagnozy raka gruczołu chłonnego konieczne jest pobranie i analiza próbek tkanek. W ten sposób można również określić, jaki to rodzaj raka gruczołu chłonnego.
Z reguły chirurg pobiera cały węzeł chłonny (wycięcie węzłów chłonnych) – np. z okolicy szyi lub pachwiny – który bada pod mikroskopem (histologicznie) na obecność komórek chłoniaka.
W przypadku chłoniaka nieziarniczego (NHL) komórki rakowe można następnie dokładniej określić za pomocą badania immunohistochemicznego: Wykorzystując pewne cechy na powierzchni komórek chłoniaka, można określić, czy chłoniak nieziarniczy jest zdegenerowany. Limfocyty B lub T mają swoje pochodzenie - limfocyty B mają na swojej powierzchni cechę powierzchniową „CD20”, limfocyty T „CD3”. Do identyfikacji tych cech powierzchniowych wykorzystuje się przeciwciała i niektóre substancje chemiczne (stąd „immunohistochemia”).
Próbki (biopsje) można pobierać nie tylko z węzłów chłonnych, ale w razie potrzeby także z innych tkanek. Na przykład, jeśli podejrzewa się chłoniaka skóry (chłoniak skóry), próbkę pobiera się ze skóry, a jeśli podejrzewa się chłoniaka MALT, próbkę pobiera się z błony śluzowej żołądka. Oba chłoniaki są chłoniakami nieziarniczymi.
Dalsze dochodzenia
Po postawieniu diagnozy raka gruczołu limfatycznego ważne jest, aby ustalić, jak daleko rozprzestrzenił się już guz limfatyczny w organizmie. Pomocne są metody obrazowania, takie jak prześwietlenie klatki piersiowej (prześwietlenie klatki piersiowej), badanie ultrasonograficzne brzucha i/lub tomografia komputerowa (CT). Ta ostatnia jest często łączona z pozytonową tomografią emisyjną (PET). Ten tak zwany PET / CT jest również ważny przy planowaniu terapii chłoniaka Hodgkina.
U niektórych pacjentów konieczne jest dodatkowe badanie szpiku kostnego w celu ustalenia, czy został on zainfekowany. Grzebień biodrowy jest zwykle nakłuwany igłą pod lekką sedacją i odsysa się część szpiku kostnego. Szpik kostny jest następnie badany pod mikroskopem.
W rzadkich przypadkach należy pobrać i zbadać próbkę płynu nerwowego (płyn mózgowo-rdzeniowy = płyn).
Stopień zaawansowania raka można określić na podstawie dalszych badań. Zarówno plan terapii, jak i ocena rokowania opierają się na tym stadium nowotworu.
Rak gruczołu chłonnego: stopień zaawansowania (według Ann-Arbor)
Rak gruczołu chłonnego (chłoniak złośliwy) dzieli się na stadia chorobowe (stopniowanie) na podstawie wyników badań, zgodnie z tzw. klasyfikacją Ann Arbor z czterema stopniami zaawansowania. Został pierwotnie opracowany dla chłoniaka Hodgkina, ale obecnie jest również stosowany w chłoniakach nieziarniczych.
|
scena |
Zajęcie węzłów chłonnych |
|
I. |
Zajęcie tylko jednego regionu węzłów chłonnych |
|
II |
Zajęcie dwóch lub więcej regionów węzłów chłonnych po tej samej stronie przepony (w klatce piersiowej lub w jamie brzusznej) |
|
III |
Zajęcie węzłów chłonnych po obu stronach przepony (tj. zarówno w klatce piersiowej jak i w jamie brzusznej) |
|
IV |
Rozlane zajęcie narządu/obszaru pozalimfatycznego (np. szpiku kostnego) z zajęciem lub bez zajęcia węzłów chłonnych |
Poszczególne etapy można dokładniej określić, dodając dodatki. Jeśli pacjent z rakiem gruczołu chłonnego jest w stadium III (S), oznacza to, że oprócz węzłów chłonnych po obu stronach przepony, rak jest również dotknięty śledzioną.
Przy pomocy parametrów A i B jako dodatku do stadium guza można wykazać, czy u pacjenta występują objawy B (utrata masy ciała, gorączka, nocne poty) – parametr A oznacza brak objawów B, parametr B obecność B objawy Objawy.
Rak limfatyczny: leczenie
Złośliwy chłoniak zawsze powinien być leczony w specjalistycznej klinice. Są to głównie oddziały hematologiczno-onkologiczne lub wewnętrzne w poradni uniwersyteckiej. Pacjent otrzymuje indywidualny plan terapii dostosowany do stadium choroby. Przy jego sporządzaniu bierze się również pod uwagę wiek i ogólny stan zdrowia pacjenta.
Opcje leczenia raka limfatycznego obejmują przede wszystkim chemioterapię i/lub radioterapię (radioterapię). W niektórych przypadkach w leczeniu złośliwych chłoniaków można rozważyć inne terapie, takie jak terapia przeciwciałami. Jeśli rak gruczołu limfatycznego rozwija się bardzo wolno, czasami (na razie) można zrezygnować z leczenia. Dotknięci pacjenci są ściśle monitorowani („obserwuj i czekaj”).
Chemioterapia i radioterapia raka limfatycznego
We wczesnych stadiach raka gruczołu limfatycznego, radioterapia może być pomocna, ponieważ nadal nie rozprzestrzenia się po organizmie. W przypadku chłoniaka nieziarniczego samo napromieniowanie miejscowe może w niektórych przypadkach być wystarczające. Zwykle jednak łączy się go z inną metodą terapii – bardzo często z chemioterapią.
Z drugiej strony we wczesnych stadiach choroby Hodgkina zawsze zaleca się skojarzoną chemioterapię i radioterapię. Samo napromienianie nie jest tutaj zalecane. Radioterapia jest przeprowadzana po zakończeniu chemioterapii.
Chemioterapia i radioterapia odgrywają również ważną rolę w bardziej zaawansowanych stadiach chłoniaka.
Przeszczep komórek macierzystych w przypadku raka limfatycznego
Inną opcją terapeutyczną w niektórych przypadkach raka gruczołu limfatycznego jest transfer krwiotwórczych komórek macierzystych (przeszczep krwiotwórczych komórek macierzystych). Lekarz najpierw pozyskuje zdrowe komórki macierzyste krwiotwórcze, głównie z własnego organizmu pacjenta (autologiczny przeszczep komórek macierzystych). W zasadzie takie komórki macierzyste można uzyskać bezpośrednio ze szpiku kostnego (przeszczep szpiku kostnego) lub z krwi obwodowej (= krew poza szpikem kostnym). Przeważnie decydujesz się na drugi wariant. Otrzymane komórki macierzyste są zamrażane do czasu ich ponownego przeniesienia.
W następnym kroku pacjent otrzymuje chemioterapię w wysokich dawkach, aby zniszczyć cały szpik kostny i zawarte w nim komórki rakowe. Zaraz po tym przekazywane są mu wcześniej usunięte zdrowe komórki macierzyste krwi, które następnie rozpoczynają tworzenie nowej krwi bez komórek nowotworowych.
W niektórych przypadkach można również rozważyć przeszczepienie komórek macierzystych krwi od innej osoby (allogeniczne przeszczepienie komórek macierzystych).
Immunoterapia raka limfatycznego
Niektórzy pacjenci z rakiem limfatycznym otrzymują immunoterapię – często w połączeniu z inną terapią, np. chemioterapią (połączenie nazywa się chemioimmunoterapią). Immunoterapia na raka ma na celu wzmocnienie układu odpornościowego i skierowanie go przeciwko komórkom nowotworowym.
Istnieje kilka rodzajów immunoterapii dostępnych w leczeniu chłoniaka złośliwego.
Terapia przeciwciałami
W tej formie immunoterapii pacjentowi podaje się sztucznie wytworzone przeciwciała, które specyficznie wiążą się z komórkami nowotworowymi i niszczą je na różne sposoby. Dwa przykłady:
Przeciwciało rytuksymab można stosować w leczeniu niektórych przypadków chłoniaka nieziarniczego (NHL). Wiąże się on specyficznie z białkiem CD20 na powierzchni komórek nowotworowych, a tym samym sygnalizuje siłom obronnym układu odpornościowego zniszczenie tej komórki. Terapię przeciwciałami rytuksymabem można rozważyć w przypadku postaci NHL, które rozwinęły się ze zdegenerowanych limfocytów B (chłoniaki z komórek B). Ten typ limfocytów niesie na swojej powierzchni białko CD20 (z drugiej strony limfocyty T go nie mają).
W przypadku niektórych pacjentów z chłoniakiem Hodgkina można wziąć pod uwagę substancję czynną brentuksymab vedotin. Jest to sztucznie wytworzone przeciwciało, które jest obciążone cytostatykiem – substancją hamującą podziały komórkowe. Przeciwciało przyłącza się do pewnego białka powierzchniowego (CD30), które w większym stopniu znajduje się na zdegenerowanych limfocytach B i T. Jest następnie wchłaniany do wnętrza komórki rakowej wraz ze swoim „ładunkiem”. Tam cytostatyk ulega odszczepieniu, po czym rozwija swoje działanie – komórka rakowa nie może się już rozmnażać iw rezultacie umiera.
Immunoterapia inhibitorami punktów kontrolnych
W przypadku niektórych pacjentów z chłoniakiem Hodgkina możliwe jest leczenie inhibitorami punktów kontrolnych. To także specjalne przeciwciała. Nie działają one jednak bezpośrednio na komórki rakowe, ale raczej wpływają na pewne punkty kontrolne układu odpornościowego, które spowalniają reakcje immunologiczne (tzw. immunologiczne punkty kontrolne):
Niektóre nowotwory, takie jak chłoniak Hodgkina, mogą aktywować te „hamulce” układu odpornościowego, a tym samym chronić się przed atakiem immunologicznym. Inhibitory punktów kontrolnych, takie jak niwolumab, uwalniają te „hamulce”, dzięki czemu komórki odpornościowe mogą teraz działać przeciwko rakowi.
Terapia komórkami CAR T
Bardzo nową formą immunoterapii jest terapia komórkami CAR-T. Jest przydatny w leczeniu niektórych typów chłoniaka nieziarniczego (i białaczki).
Tutaj komórki odpornościowe (komórki T) są pobierane od pacjenta i modyfikowane genetycznie w laboratorium: komórki T tworzą w ten sposób receptor na swojej powierzchni (CAR = chimeryczny receptor antygenu), który może specyficznie rozpoznawać komórki rakowe i przyłączać się do nich. Następnie wysyła sygnał do komórki T, aby zniszczyć związaną komórkę rakową.
W ramach przygotowań do tego zabiegu pacjent jest leczony łagodną chemioterapią. Zabija niektóre komórki rakowe, a także własne komórki T organizmu. Ta „luka” w populacji komórek T jest wypełniana przez komórki CAR-T wyprodukowane w laboratorium, które są podawane pacjentowi.
Terapia inhibitorami szlaku sygnałowego
Tak zwane inhibitory szlaku sygnałowego są bardzo nową opcją terapeutyczną w przypadku niektórych chłoniaków nieziarniczych. Są to leki, które wyłączają ważne sygnały wzrostu w komórkach rakowych – komórka nie może się już rozmnażać.
Jednym z przykładów jest składnik aktywny idelalizyb. Można go podawać pacjentom z chłoniakiem grudkowym, gdy chemioterapia i terapia przeciwciałami nie są skuteczne.
Aby uzyskać pełne informacje na temat leczenia różnych typów raka limfatycznego, zobacz artykuły Choroba Hodgkina i Chłoniak nieziarniczy.
Rak limfatyczny: przebieg choroby i rokowanie
To, czy rak gruczołu chłonnego jest uleczalny, zależy w dużej mierze od stadium i postaci histologicznej choroby. Ale na rokowanie mają również wpływ inne czynniki, takie jak wiek pacjenta, możliwe powikłania i przebyte choroby. W związku z tym nie można uzyskać ogólnie ważnych informacji na temat szans na wyleczenie raka gruczołu limfatycznego. Ogólnie jednak obowiązują następujące zasady:
Rokowanie dla chłoniaka Hodgkina jest na ogół całkiem korzystne. Wyleczenie jest możliwe dla wielu pacjentów: u 84% chorych kobiet i 86% chorych mężczyzn ten rak gruczołu limfatycznego nie doprowadził (jeszcze) do śmierci pięć lat po postawieniu diagnozy (względny 5-letni wskaźnik przeżycia).
Zwykle wygląda trochę gorzej w przypadku chłoniaka nieziarniczego (NHL). Średnio względna 5-letnia przeżywalność wynosi tutaj 70 procent dla kobiet i 68 procent dla mężczyzn. Jednak w poszczególnych przypadkach oczekiwana długość życia i szanse na wyzdrowienie dla tej grupy raka gruczołu chłonnego mogą się znacznie różnić. Wstępna ocena jest możliwa w oparciu o zachowanie wzrostu guza:
- Niektóre typy NHL rosną bardzo agresywnie (np. chłoniak Burkitta). Te tak zwane wysoce złośliwe chłoniaki niekoniecznie mają złe rokowanie - to właśnie wysoki wskaźnik podziału komórek zapewnia, że te typy raka gruczołu chłonnego zwykle dobrze reagują na leczenie (takie jak chemioterapia). Wielu pacjentów można zatem wyleczyć za pomocą początkowego intensywnego leczenia (jeśli guz zostanie wykryty wcześnie).
- Inne typy NHL – tak zwane chłoniaki niskozłośliwe – rozwijają się powoli przez lata do dziesięcioleci (np. chłoniak MALT, białaczka włochatokomórkowa). Są uważane za choroby przewlekłe: leczenie zwykle może je jedynie stłumić, ale nie może ich trwale wyleczyć. Dlatego pacjenci dotknięci chorobą muszą być objęci opieką medyczną przez całe życie i, jeśli to konieczne, być leczeni wielokrotnie.
Ryzyko guzów wtórnych
W przypadku obu głównych grup raka gruczołów limfatycznych (chłoniak Hodgkina i chłoniak nieziarniczy) obowiązuje również, co następuje: Zarówno chemioterapia, jak i radioterapia, za pomocą której leczy się nowotwór, może wywołać drugi nowotwór jako późne następstwo – tj. wywołać nowy nowotwór lata lub dekady później.
Tagi.: medycyna paliatywna nastolatek maluch



-kastanienmnnchen-und-perlenschweine.jpg)