Płyn owodniowy
Dr. rer. nat. Daniela Oesterle jest biologiem molekularnym, genetykiem człowieka i wyszkolonym redaktorem medycznym. Jako niezależna dziennikarka pisze teksty o tematyce zdrowotnej dla ekspertów i laików oraz redaguje specjalistyczne artykuły naukowe lekarzy w języku niemieckim i angielskim. Odpowiada za publikację certyfikowanych zaawansowanych kursów szkoleniowych dla lekarzy dla renomowanego wydawnictwa.
Więcej o ekspertach Wszystkie treści są sprawdzane przez dziennikarzy medycznych.Płyn owodniowy otacza rosnące dziecko w macicy niemal od samego początku. Chroni przed odwodnieniem i wpływami zewnętrznymi, reguluje temperaturę w worku owodniowym oraz m.in. wspomaga rozwój płuc dziecka. Analiza koloru, ilości i składu płynu dostarcza informacji o rozwoju dziecka i możliwych chorobach. Przeczytaj tutaj między innymi, dlaczego zielony płyn owodniowy jest etykietą ostrzegawczą.

Worek owodniowy: siedlisko chronione
Worek owodniowy to worek zbudowany z błon, który wypełnia się płynem (płynem owodniowym lub płynem owodniowym) w miarę wzrostu dziecka. Pozwala to rosnącemu dziecku – tylko przywiązanemu do pępowiny – na swobodne poruszanie się podczas pływania. Umożliwia to dziecku budowanie mięśni i szkieletu oraz równomierny wzrost.
Ponadto płyn owodniowy pełni wiele innych zadań: zapobiega koagulacji błon płodowych i zarodka, stymuluje dojrzewanie płuc i chroni nienarodzone dziecko przed uszkodzeniami mechanicznymi. Na przykład wstrząsy zewnętrzne są amortyzowane, dziecko pozostaje nieuszkodzone przez wybrzuszony pęcherz. Ponadto pępowina wraz ze swoimi naczyniami zachowuje swobodę ruchu i może jak najlepiej zaopiekować się dzieckiem.
Cenny płyn pomaga również w regulacji ciepła: rozwój i wzrost ogromnie stymulują metabolizm dziecka. W procesie tym wytwarza się dużo ciepła, które nienarodzone dziecko może oddawać przez płyn owodniowy. Zapobiega to wahaniom temperatury, więc przegrzanie lub hipotermia nie są możliwe.
Na krótko przed porodem wypełniony worek owodniowy pomaga również w otwarciu szyjki macicy. Przed lub w trakcie porodu worek owodniowy pęka (pęknięcie bańki) tak, że płynna zawartość wypływa.
Tworzenie i skład płynu owodniowego
Płyn owodniowy coraz częściej tworzy się od około trzeciego tygodnia ciąży (SSW). Składa się w 99 procentach z wody. Resztę stanowią białka, węglowodany, tłuszcze, minerały takie jak potas czy sód oraz hormony i komórki skóry czy włosów dziecka.
Płyn owodniowy dostarcza z jednej strony matka, az drugiej dziecko. Do dwunastego tygodnia ciąży pochodzi zasadniczo od matki poprzez uwalnianie przez łożysko. W drugiej połowie ciąży dziecko w dużej mierze przejmuje zadanie produkcji.
Około 14 tygodnia ciąży młodzież zaczyna pić płyn owodniowy. Pobudzany jest przewód pokarmowy, a płyn owodniowy jest filtrowany przez nerki. Dziecko co jakiś czas opróżnia pęcherz, co gwarantuje stałą wymianę płynu owodniowego. Ale płuca dziecka, błony i łożysko również odgrywają rolę w wymianie. Pod koniec ciąży płyn owodniowy jest całkowicie odnawiany co około trzy godziny.
Objętość płynu owodniowego
W dziesiątym tygodniu ciąży worek owodniowy wypełniony jest około 30 mililitrami płynu owodniowego. W 20. tygodniu ciąży już od 350 do 500 mililitrów. Maksymalnie 1000 do 1200, czasem nawet 2000 mililitrów osiąga się w 36. tygodniu ciąży. Wtedy ilość spada do 800 do 1000 mililitrów.
Za dużo płynu owodniowego
W rzadkich przypadkach ilość płynu w worku owodniowym jest zbyt duża. Lekarze mówią wtedy o wielowodzie. Więcej na ten temat dowiesz się z artykułu Za dużo płynu owodniowego.
Za mało płynu owodniowego
Czasami brakuje też wartościowych płynów (wielowowodzie), nie dlatego, że kobiety w ciąży tracą płyn owodniowy, ale z innych powodów. Więcej na ten temat przeczytasz w artykule Za mało płynu owodniowego.
Oznaczanie ilości płynu owodniowego
Lekarz prowadzący stosuje ultradźwięki do określenia ilości płynu w worku owodniowym.Musi brać pod uwagę, że kwota zwykle różni się w zależności od kobiety i zależy od wieku dorastającego dziecka. Więc nie ma absolutnej normy. Ilość można określić na różne sposoby:
Wskaźnik płynu owodniowego
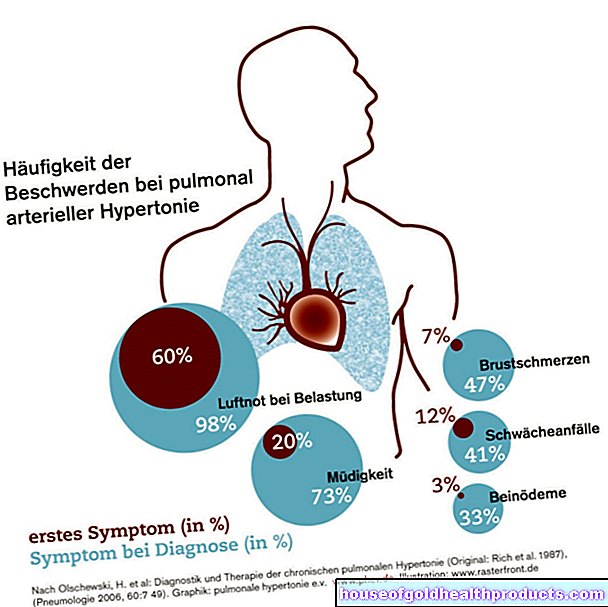
Najpopularniejszą metodą jest określenie tzw. wskaźnika płynu owodniowego (FI). W badaniu USG brzuch dzieli się na cztery kwadranty (obszary) i każdorazowo określa się największy zbiornik płynu owodniowego. Suma czterech pomiarów daje FI. W ostatnim trymestrze ciąży wartość ta wynosi zwykle od pięciu do ośmiu cali. Wartości poniżej pięciu centymetrów oznaczają za mało, wartości powyżej 20 centymetrów za dużo płynu owodniowego.
Najgłębszy zbiornik płynu owodniowego
Inną możliwością jest pomiar tzw. najgłębszej składnicy płynu owodniowego. Tutaj lekarz prowadzący mierzy odległość pionową od jednej strony membrany do drugiej. Długość od około dwóch do ośmiu centymetrów jest uważana za normalną. Wartości poniżej dwóch centymetrów oznaczają za mało, wartości powyżej ośmiu centymetrów za dużo płynu owodniowego.
Jest to najczęstsza metoda pomiaru w przypadku ciąż mnogich.
Zbiornik płynu owodniowego o dwóch średnicach
Za pomocą dwuśrednicowego zbiornika płynu owodniowego mierzy się poziomą i pionową odległość od błony jaja do błony jaja. Wartości pionowe i poziome są następnie mnożone. Między około 15 a 50 centymetrami kwadratowymi nie ma się czym martwić. Jeśli rozmiar jest mniejszy niż 15 centymetrów kwadratowych, istnieje podejrzenie, że jest za mało płynu owodniowego, a od 50 centymetrów kwadratowych można założyć nadmiar ważnego płynu.
Doświadczenie lekarza
Doświadczenie lekarza prowadzącego nie jest bez znaczenia przy określaniu ilości. Jego wyszkolone oko zwykle wystarcza, aby rozpoznać odchylone ilości płynu owodniowego. Dodatkowe wyniki z pomiaru ultrasonograficznego pozwalają mu następnie na wiarygodne stwierdzenie ilości płynu w worku owodniowym.
Jak wygląda płyn owodniowy?
Kolor płynu owodniowego występuje w XV/XVI wieku. SSW żółtawo-przezroczysty. Pod koniec terminu kolor zmienia się na białawo-mętny.
Zielony płyn owodniowy: transmisja
Często po przekroczeniu terminu porodu zmienia się kolor płynu: płyn owodniowy może stać się mętny z powodu pierwszego wydalania stolca dziecka (smółki) i przybrać zielony kolor. Lekarz może wtedy zdecydować o rozpoczęciu porodu. Ponieważ jeśli płyn owodniowy zmieszany ze stolcem dostanie się do płuc dziecka (aspiracja smółką), może czasami zagrażać życiu noworodka. Dlatego ssanie terapeutyczne płuc jest pierwszym i ważnym środkiem medycznym.
Badanie płynu owodniowego podczas ciąży
Kobietom w ciąży powyżej 35 roku życia proponuje się zwykle amniopunkcję (amniopunkcja, amniopunkcja). Analiza może zidentyfikować wady wrodzone, choroby genetyczne lub infekcje u dziecka. Zanim to zrobi, lekarz musi dokładnie wyjaśnić kobiecie w ciąży korzyści i możliwe ryzyko związane z zabiegiem.
Podczas zabiegu lekarz cienką kaniulą nakłuwa ścianę brzucha i macicy ciężarnej i odsysa część płynu owodniowego. Zawiera komórki dzieci, które są badane w laboratorium pod kątem wad genetycznych. Inne substancje zawarte w płynie również dostarczają informacji o możliwych infekcjach lub chorobach wieku dziecięcego, takich jak otwarte plecy.
Amniopunkcja jest monitorowana za pomocą ultradźwięków dla bezpieczeństwa, nie jest bolesna i zwykle kończy się po pięciu do dziesięciu minutach. Wykonuje się go zwykle między 14 a 20 tygodniem ciąży.
Możliwe zagrożenia
Amniopunkcja może powodować poród lub łatwe krwawienie. Ryzyko poronienia jest niewielkie i wynosi od 0,5 do 1 procent. Niemniej jednak kobiety powinny przez kilka dni odpoczywać po usunięciu płynu owodniowego.
Tagi.: domowe środki zaradcze Zdrowie mężczyzn cyfrowe zdrowie