Twardzina
Astrid Leitner studiowała medycynę weterynaryjną w Wiedniu. Po dziesięciu latach praktyki weterynaryjnej i urodzeniu córki przeszła - bardziej przypadkowo - na dziennikarstwo medyczne. Szybko stało się jasne, że jej zainteresowanie tematami medycznymi i zamiłowanie do pisania były dla niej idealnym połączeniem. Astrid Leitner mieszka z córką, psem i kotem w Wiedniu i Górnej Austrii.
Więcej o ekspertach Wszystkie treści są sprawdzane przez dziennikarzy medycznych.Twardzina jest chorobą tkanki łącznej o nieznanym pochodzeniu. Zazwyczaj dochodzi do zgrubienia i stwardnienia skóry. Twardzina występuje w dwóch postaciach: obejmująca tylko skórę (twardzina ograniczona) lub obejmująca cały organizm (twardzina układowa). Przeczytaj tutaj, jakie objawy występują i jak postępuje choroba!
Kody ICD dla tej choroby: Kody ICD to uznane na całym świecie kody diagnoz medycznych. Można je znaleźć np. w pismach lekarskich czy na zaświadczeniach o niezdolności do pracy. M34

Krótki przegląd
- Co to jest twardzina?: Choroba tkanki łącznej, dwie formy: twardzina ograniczona i układowa
- Objawy: zgrubienie skóry, zespół Raynauda, maska na twarzy, bóle stawów i mięśni
- Przebieg i rokowanie: W zależności od dotkniętych narządów
- Leczenie: nieuleczalne, w zależności od dotkniętego narządu
- Przyczyny i czynniki ryzyka: choroba autoimmunologiczna o nieznanej przyczynie, predyspozycje genetyczne
- Badanie i diagnostyka: badanie fałdów skórnych i paznokciowych, badania krwi, USG, RTG, tomografia komputerowa, tomografia rezonansu magnetycznego, elektrokardiogram
- Zapobieganie: Brak znanych środków zapobiegawczych
Co to jest twardzina skóry?
Twardzina to grupa chorób, w których skóra i tkanka łączna zagęszczają się i twardnieją. Jeśli objawy ograniczają się do skóry, mówi się o twardzinie ograniczonej. Jeśli zajęte są również narządy wewnętrzne, takie jak płuca, jelita, serce lub nerki, nazywa się to twardziną układową (również postępującą twardziną układową).
Formy twardziny skóry
Twardzina to połączenie greckich słów „sclero” (twarda) i „derma” (skóra). Ta nazwa opisuje główny objaw choroby: pogrubioną i stwardniałą skórę.
Twardzina jest wywoływana przez chorobę tkanki łącznej. Ponieważ ta tkanka znajduje się prawie wszędzie w ciele, twardzina zwykle nie tylko dotyka skóry, ale rozprzestrzenia się po całym ciele. W zależności od tego, które narządy są dotknięte, istnieją dwa rodzaje twardziny.
Sklerodomia układowa
W twardzinie układowej (znanej również jako postępująca twardzina układowa) choroba nie ogranicza się do skóry, ale atakuje również inne narządy.
Forma rozproszona: zmiany dotyczą wszystkich części ciała, w tym narządów wewnętrznych.
Ograniczona forma: zmiany skórne występują tylko od palców do łokcia lub od palców do kolan. Inne części ciała, takie jak klatka piersiowa, brzuch i plecy, pozostają odsłonięte, a głowa rzadko jest dotknięta. Twardzina układowa może obejmować narządy wewnętrzne.
Systemic sclerosis sine scleroderma: Jest to szczególna forma stwardnienia, ponieważ zmiany znajdują się w narządach, ale nie na skórze.
Zespół nakładania się: Lekarze mówią o zespole nakładania się, jeśli oprócz jednej z wymienionych postaci występuje inna (autoimmunologiczna) choroba, taka jak toczeń rumieniowaty lub reumatoidalne zapalenie stawów.
Sklerodomia ograniczona
Twardzina ograniczona jest również nazywana morphea. Charakterystyczne dla tej formy jest to, że zmiany dotyczą tylko skóry. Narządy wewnętrzne nie są zaangażowane.
W zależności od rozległości i głębokości zmian skórnych (blaszek) twardzina ograniczona dzieli się na cztery postacie:
- Forma ograniczona
- Forma uogólniona
- Kształt liniowy
- Głęboko ograniczona twardzina skóry (Deep morphea)
Częstość występowania twardziny skóry
Twardzina jest rzadką chorobą: każdego roku zapada na nią mniej niż 50 osób na 100 000 osób.
Każdego roku u około 1500 osób diagnozuje się „twardzinę układową”, a około 25 000 osób mieszka w Niemczech. Pierwsze objawy pojawiają się najczęściej między 50 a 60 rokiem życia, a w niektórych przypadkach dopiero po 65 roku życia. Kobiety czterokrotnie częściej niż mężczyźni rozwijają twardzinę.
Nieco częściej występuje „skleroza okrężna”: co roku rozwija ją około 27 na 100 000 mieszkańców. Kobiety są trzy razy bardziej narażone na to schorzenie niż mężczyźni. Pierwsze objawy pojawiają się zwykle między 20 a 40 rokiem życia. Jeśli dotknie to dzieci, pierwsze objawy pojawiają się około ósmego roku życia.
Jak rozpoznać twardzinę skóry?
Objawy twardziny układowej
W przypadku twardziny układowej możliwe są objawy na całym ciele. Zwykle pojawiają się następujące objawy:
- Zespół Raynauda:
Pierwszym objawem twardziny układowej u prawie wszystkich pacjentów (90 procent wszystkich przypadków) jest tak zwany zespół Raynauda. Koniuszki palców (rzadziej palce) stają się białe, są zimne i zdrętwiałe. Zespół Raynauda pojawia się przede wszystkim, gdy jest zimno, ale także gdy jest zestresowany: Małe naczynia krwionośne w skurczu opuszków palców, co oznacza, że palce nie są już zaopatrywane w wystarczającą ilość krwi. Jeśli skurcze ponownie ustąpią, osoby dotknięte chorobą często odczuwają silny ból.
Zespół Raynauda jest często pierwszym objawem twardziny układowej. Skontaktuj się z lekarzem tak szybko, jak to możliwe, jeśli wystąpią te objawy!
- Zmiany na skórze:
Stwardnienie i bliznowacenie można znaleźć u prawie wszystkich pacjentów z twardziną układową, w zasadzie w każdym miejscu skóry.
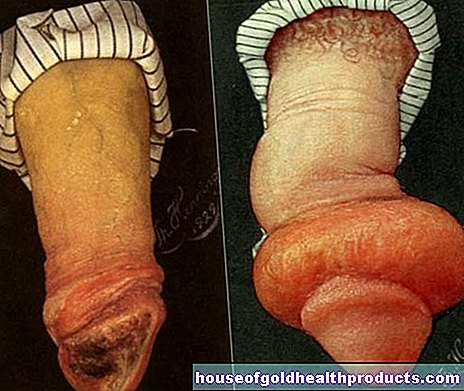
Szczególnie często dotknięte są dłonie. Na palcach pojawia się obrzęk i zaczerwienienie, które czasami przybierają niebieskawy kolor. Skóra pogrubia się, zwłaszcza wokół stawów palców, a palcami nie można już tak łatwo poruszać. Skóra staje się coraz bardziej napięta, swędzi i ma woskowy połysk. Fałdy skórne są trudne do usunięcia. Osoby dotknięte chorobą zgłaszają uczucie noszenia zbyt ciasnej rękawicy.
Zmiany skórne często dotyczą również twarzy: Jeśli skóra na twarzy pogrubia się w twardzinie, wyraz twarzy jest poważnie ograniczony (twarz zamaskowana). Blizny na twarzy często wpływają również na powieki. Ponadto występuje zwężenie ust. Stopniowo otwiera się tylko w ograniczonym zakresie, a wokół ust pojawiają się również podłużne fałdy (tzw. fałdy kaletnicze). Wargi stają się cienkie, wędzidełko skraca się z powodu blizn. U trzech czwartych wszystkich pacjentów twarz i dekolt są wyraźnie zaczerwienione (teleangiektazje).
- Zaangażowanie stawów:
Czasami w pobliżu małych stawów pojawiają się bolesne zwapnienia, które można wyczuć jako twarde sęki. Jest to spowodowane gromadzeniem się soli wapnia pod skórą.
- Zaangażowanie mięśni:
Jeśli mięśnie są również dotknięte twardziną, ból zwykle pojawia się podczas ruchu. Cierpiący zgłaszają, że ich mięśnie szybko się męczą i czują się bezsilni.
- Uszkodzenie narządów wewnętrznych:
Płuca: Po skórze, najczęściej dotknięte są płuca. Nagromadzenie tkanki łącznej może uszkodzić płuca. U dotkniętych chorobą rozwija się na przykład zwłóknienie płuc lub nadciśnienie płucne (wysokie ciśnienie w tętnicach płucnych, PAH). Objawy takich chorób to duszność i kaszel.
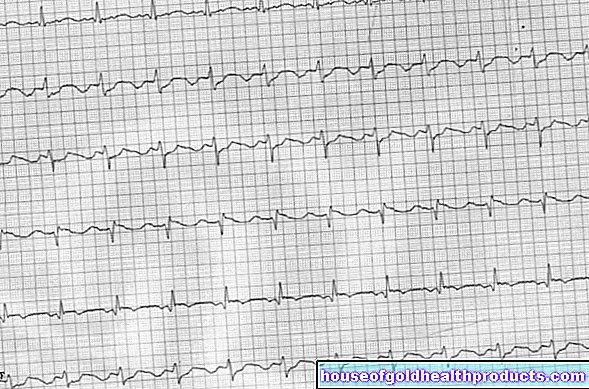
Serce: Twardzina uszkadza serce w 15 procentach wszystkich przypadków. Najczęstsze zapalenie mięśnia sercowego lub osierdzia. Nieleczona może prowadzić do zagrażającej życiu niewydolności serca lub zaburzeń rytmu serca.
Typowymi objawami zajęcia serca są ból w klatce piersiowej, silne kołatanie serca, omdlenia lub obrzęk nóg.
Nerka: Ponieważ nerki regulują między innymi ciśnienie krwi, wysokie ciśnienie krwi jest częstym efektem ubocznym twardziny. W ciężkich i bardzo rzadkich przypadkach dochodzi do niewydolności nerek.
Przewód pokarmowy: Objawy występujące w przewodzie pokarmowym w twardzinie obejmują gazy lub zaparcia. Suchość w ustach i zgaga to inne możliwe dolegliwości.
- Więcej objawów
Twardzina układowa może wpływać na cały organizm. Objawy są odpowiednio zróżnicowane i niespecyficzne: od zmęczenia po problemy ze snem i chrypkę.
Objawy ograniczonej twardziny skóry
W ograniczonej (odgraniczonej) twardzinie dotyczy tylko skóry. Narządy wewnętrzne nie są naruszone. W przeciwieństwie do twardziny układowej, zespół Raynauda również nie występuje.
- Forma ograniczona:
Zmiany skórne są większe niż dwa centymetry i są zlokalizowane w jednym lub dwóch miejscach na ciele, zwykle na tułowiu (klatka piersiowa, brzuch, plecy).
- Forma uogólniona:
Zmiany pojawiają się w co najmniej trzech miejscach, często na tułowiu i udzie, często są symetryczne.
- Kształt liniowy:
Zmiany skórne mają kształt opaski i przebiegają wzdłuż ciała. Najbardziej znana forma nazywa się „En coup de saber”: tutaj skóra gęstnieje od brwi do linii włosów. Włosy wypadają w dotkniętych obszarach i tworzą się blizny. Często dotyczy to również mózgu poniżej.
- Twardzina głęboko ograniczona (Deep morphea):
W tej bardzo rzadkiej postaci stwardnienia znajdują się w tkance tłuszczowej i mięśniach. Występuje symetrycznie na rękach i nogach i często zaczyna się w dzieciństwie. Typowym objawem jest ból mięśni.
Jak długo możesz żyć z twardziną? Czy twardzina jest śmiertelna?
Twardzina wpływa na każdego inaczej. Choroba zwykle rozwija się powoli przez wiele lat, czasami zaczyna się szybko i gwałtownie. U jednego pacjenta jest stałe, au drugiego pojawia się w nagłych wypadkach. W takim przypadku, po latach faz bezobjawowych, zawsze dochodzi do ostrego zaostrzenia, w którym objawy się nasilają. Trudno przewidzieć, jak twardzina będzie postępować indywidualnie.
Twardzina obwodowa
Nie ma lekarstwa na twardzinę, ale objawy można dobrze leczyć. W twardzinie ograniczonej stwardnienia są ograniczone do skóry. Osoby dotknięte chorobą mają zatem taką samą średnią długość życia jak osoby, które nie mają choroby. W niektórych przypadkach choroba leczy się sama.
Twardzina układowa
W twardzinie układowej rokowanie zależy od tego, które narządy są dotknięte i jak ciężko. Choroba rzadko zagraża życiu. Sukcesy leczenia poczyniły w ostatnich latach ogromne postępy, dzięki czemu często możliwe jest spowolnienie przebiegu choroby. W ten sposób często można całkowicie uniknąć ciężkich zaostrzeń.
Według statystyk, tak zwany 10-letni wskaźnik przeżycia twardziny układowej wynosi obecnie 70 do 80 procent. Oznacza to, że 70 do 80 procent pacjentów wciąż żyje dziesięć lat po postawieniu diagnozy.
Jeśli płuca są dotknięte twardziną, rokowanie jest zwykle gorsze. Najczęstsze przyczyny zgonu w twardzinie to nadciśnienie płucne i zwłóknienie płuc.
Raz w roku płuca pacjentów z twardziną są dokładnie badane, aby jak najwcześniej można było podjąć środki zaradcze. Ponadto lekarz regularnie sprawdza krew i serce.
Co możesz zrobić z twardziną?
Zgodnie z obecnym stanem wiedzy twardzina jest nieuleczalna. W zależności od tego, który narząd jest dotknięty, lekarz stosuje różne metody leczenia. To spowalnia postęp choroby i łagodzi objawy.
Leczenie twardziny układowej
Wyleczenie twardziny układowej nie jest jeszcze możliwe. Może jednak łagodzić objawy choroby i opóźniać jej postęp. Lekarze mówią zatem również o leczeniu objawowym (w przeciwieństwie do leczenia przyczynowego).
Terapia zależy przede wszystkim od tego, które narządy są dotknięte twardziną i jakie objawy mają zostać złagodzone.
Jeśli występuje zespół Raynauda, dłonie i stopy należy chronić przed zimnem. Ponadto w razie potrzeby lekarz przepisze leki rozszerzające naczynia krwionośne lub leki rozrzedzające krew. Tak zwane blokery kanału wapniowego, takie jak nifedypina w przypadku łagodnych objawów i iloprost w przypadku ciężkich objawów, poprawiają krążenie krwi. Rozszerzają naczynia krwionośne i zmniejszają nasilenie i częstotliwość skurczów naczyń w zespole Raynauda.
Jeśli płuca są dotknięte twardziną, często stosuje się środek cytostatyczny cyklofosfamid. Jeśli zaangażowane są nerki, stosuje się inhibitory ACE.
Terapia światłem (PUVA) oraz drenaż limfatyczny, fizjoterapia i fizjoterapia pomagają przeciwdziałać sztywności palców w twardzinie.
Co możesz zrobić sam?
- Dbaj o skórę regularnie, aby uniknąć blizn. Zapytaj swojego lekarza, jakie produkty pielęgnacyjne są odpowiednie.
- Unikaj nikotyny i alkoholu.
- Wystarczająco dużo ćwiczeń. Regularne ćwiczenia zapewniają dobrą kondycję i przyczyniają się do dobrego samopoczucia.
- Zdrowa dieta: dieta pomaga również złagodzić objawy twardziny. Jedz mało czerwonego mięsa, zamiast tego jedz dużo owoców i warzyw oraz nienasyconych kwasów tłuszczowych omega-3 (takich jak ryby). W ten sposób pomożesz swojemu organizmowi zminimalizować stan zapalny.
Leczenie twardziny ograniczonej
Maści zawierające kortyzon działają przeciwzapalnie i są szczególnie pomocne w aktywnej fazie twardziny skóry. Są przepisywane przez lekarza i zwykle stosowane raz dziennie. W przypadku ciężkich postaci lekarz przepisuje tabletki kortyzonu.
Leczenie światłem (fototerapia) światłem UVA jest najskuteczniejszą metodą leczenia twardziny ograniczonej. Powinien pomóc w zwalczaniu stanów zapalnych, stwardnienia i zgrubienia skóry. Wraz ze składnikiem aktywnym z grupy psoralenów, który uwrażliwia skórę na światło, zabieg ten nosi nazwę PUVA. PUVA może być stosowana jako krem (PUVA kremowy), kąpiel (PUVA do kąpieli) lub tabletka (PUVA systemowa). Stwardniałe obszary skóry zwykle stają się znacznie bardziej miękkie.
Ważną częścią leczenia jest również fizjoterapia. Zapobiega sztywności stawów i utrzymuje siłę mięśni. Pomocny może być również drenaż limfatyczny lub masaż tkanki łącznej.
Przyczyny i czynniki ryzyka
powoduje
Twardzina jest chorobą autoimmunologiczną o nieznanym pochodzeniu. W przypadku choroby autoimmunologicznej układ odpornościowy działa nieprawidłowo: nieprawidłowo identyfikuje własną tkankę jako obcą i atakuje ją. Powstające w tym procesie substancje obronne (przeciwciała) dostają się wraz z krwią do całego organizmu i powodują stany zapalne w różnych narządach. W odpowiedzi na twardzinę skóry powstaje zbyt wiele komórek tkanki łącznej. Osadzają się one w skórze i narządach i powodują twardnienie tkanki. Ponadto uszkodzeniu ulega wewnętrzna warstwa naczyń krwionośnych.
Nie wiadomo, dlaczego układ odpornościowy nie działa prawidłowo. Specjaliści medyczni zakładają, że rolę odgrywa kilka czynników.
Możliwe wyzwalacze choroby autoimmunologicznej to:
- Usposobienie genetyczne
- Hormony (kobiety chorują częściej niż mężczyźni)
- Czynniki środowiskowe, takie jak infekcje wirusami i bakteriami (Borrelia) lub palenie
- Leki takie jak bleomycyna, pentazocyna
- Chemikalia, takie jak rozpuszczalniki organiczne, benzyna, formaldehyd
Czynniki ryzyka
Najważniejszym czynnikiem ryzyka rozwoju twardziny jest odpowiednia predyspozycja genetyczna: W dotkniętych rodzinach zwykle występuje kilka przypadków twardziny. Jednak genetyczne predyspozycje do twardziny nie oznaczają, że osoby nią dotknięte faktycznie ją dostają. Dlatego nie zaleca się, aby czyjeś bliscy krewni byli badani pod kątem przeciwciał przed pojawieniem się objawów.
Badania i diagnoza
Pierwszymi zauważalnymi są zmiany skórne, które w twardzinie układowej są często związane z zespołem Raynauda. Pierwszym punktem kontaktu w przypadku podejrzenia twardziny jest internista lub dermatolog. Najpierw wypytuje o objawy, a następnie przeprowadza szczegółowe badanie fizykalne.
Nie ma testów, które lekarz mógłby wykorzystać do jednoznacznego zdiagnozowania twardziny. Jest to zatem tzw. diagnoza wykluczająca. Oznacza to, że lekarz wykona wiele badań, aby wykluczyć inne choroby.
Badanie skóry
Lekarz zwraca uwagę na typowe zmiany skórne wskazujące na twardzinę. W zależności od tego, gdzie występują, może zawęzić diagnozę. Na przykład zespół Raynauda nie występuje w ograniczonej twardzinie. Jeśli jest obecny, to więcej mówi o twardzinie układowej.
Badanie małych naczyń do gryzienia
Rozszerzone naczynia krwionośne w fałdzie paznokciowym – niewielka szczelina między ścianą paznokcia a łożyskiem paznokcia – są kolejnym objawem twardziny. Lekarz za pomocą mikroskopu lub małej kamery (dermatoskopu) sprawdza stan drobnych naczyń krwionośnych na paznokciach.
Badanie krwi
W przypadku podejrzenia twardziny układowej lekarz zbada krew. Prawie wszyscy pacjenci z twardziną mają we krwi określone przeciwciała, tak zwane przeciwciała przeciwjądrowe (ANA). Badanie krwi daje również pierwsze wskazówki, czy narządy są dotknięte chorobą.
rentgen
Za pomocą badania rentgenowskiego lekarz może np. określić zmiany kostne na opuszkach palców lub zwapnienia w tkance. Płuca i serce można również ocenić za pomocą prześwietlenia klatki piersiowej.
Tomografia komputerowa (CT)
Jeśli lekarz podejrzewa, że zajęte są narządy wewnętrzne, takie jak płuca, nerki czy serce, zleca tomografię komputerową.
Rezonans magnetyczny (MRI)
Niektóre zmiany można lepiej zaobserwować dzięki obrazowaniu metodą rezonansu magnetycznego (MRI). Na przykład, jeśli lekarz rozpozna „en coup de saber”, używa rezonansu magnetycznego głowy, aby zbadać, czy mózg jest również dotknięty twardziną.
Dalsze dochodzenia
W celu ustalenia, czy i w jakim stopniu narządy wewnętrzne zostały uszkodzone przez twardzinę, mogą być konieczne dalsze badania, np. USG, elektrokardiogram (EKG), echokardiografia serca, badanie czynnościowe płuc lub przełyku, żołądka i kolonoskopia.
zapobieganie
Ponieważ dokładny wyzwalacz twardziny nie jest znany, nie ma konkretnych środków zapobiegających chorobie. Przy pierwszych oznakach twardziny, tym ważniejsze jest, aby jak najszybciej udać się do lekarza. W ten sposób można pozytywnie wpływać na przebieg choroby autoimmunologicznej.
Tagi.: pragnienie posiadania dzieci spać pasożyty