zapalenie opon mózgowych
i Martina Feichter, redaktor medyczny i biologDr. med. Fabian Sinowatz jest freelancerem w redakcji medycznej
Więcej o ekspertachMartina Feichter studiowała biologię w aptece przedmiotowej w Innsbrucku, a także zanurzyła się w świecie roślin leczniczych. Stamtąd nie było daleko do innych tematów medycznych, które do dziś urzekają ją. Szkoliła się jako dziennikarka w Akademii Axel Springer w Hamburgu, a od 2007 roku pracuje dla - najpierw jako redaktor, a od 2012 jako niezależny pisarz.
Więcej o ekspertach Wszystkie treści są sprawdzane przez dziennikarzy medycznych.
Zapalenie opon mózgowych to zapalenie wyściółki mózgu. Najczęściej jest to spowodowane przez wirusy. Zapalenie opon mózgowych wywołane przez bakterie jest mniej powszechne, ale znacznie bardziej niebezpieczne. To musi być traktowane jak najszybciej! Bakteryjne zapalenie opon mózgowo-rdzeniowych może w ciągu kilku godzin przekształcić się w stan zagrożenia życia. Przeczytaj wszystko, co musisz wiedzieć o zapaleniu opon mózgowych: objawy, przyczyny, diagnoza, leczenie i rokowanie!
Kody ICD dla tej choroby: Kody ICD to uznane na całym świecie kody diagnoz medycznych. Można je znaleźć np. w pismach lekarskich czy na zaświadczeniach o niezdolności do pracy. G02A39A87G01G03
Krótki przegląd
- Co to jest zapalenie opon mózgowych? Zapalenie skóry otaczającej mózg – nie mylić z zapaleniem mózgu. Oba stany zapalne mogą wystąpić jednocześnie (jako zapalenie opon mózgowo-rdzeniowych).
- Przyczyny: głównie wirusy (wirusy gruźlicy, wirusy Coxsackie, wirusy opryszczki itp.) lub bakterie (pneumokoki, meningokoki itp.). Inne patogeny (takie jak grzyby, pierwotniaki), nowotwory lub choroby zapalne (takie jak sarkoidy) są rzadszymi przyczynami zapalenia opon mózgowych.
- Oznaki i objawy: objawy grypopodobne (takie jak wysoka gorączka, bóle głowy i ciała, nudności i wymioty), bolesna sztywność karku, wrażliwość na hałas i światło, możliwe zmętnienie świadomości aż do utraty przytomności, możliwe zaburzenia neurologiczne (takie jak mowa i chodzenie zaburzenia), jak również napady padaczkowe.
- Diagnostyka: zebranie wywiadu (wywiad), badanie fizykalne, pobranie krwi, pobranie i analiza płynu nerwowego (nakłucie płynem), tomografia komputerowa (CT), rezonans magnetyczny (MRT)
- Leczenie: Antybiotyki bakteryjnego zapalenia opon mózgowo-rdzeniowych i ewentualnie deksametazon (kortyzon). W przypadku wirusowego zapalenia opon mózgowo-rdzeniowych leczenie objawowe (gorączka i leki przeciwbólowe) i ewentualnie leki wirusowe (przeciwwirusowe).
- Rokowanie: Nieleczone zapalenie opon mózgowych może zagrażać życiu w ciągu kilku godzin, zwłaszcza bakteryjne zapalenie opon mózgowych. Jednak często można go wyleczyć dzięki wczesnemu leczeniu. Jednak niektórzy pacjenci cierpią na trwałe uszkodzenia (takie jak upośledzenie słuchu).
Zapalenie opon mózgowych: objawy
Na ogół na początku zapalenia opon mózgowych pojawiają się objawy podobne do objawów grypy. Należą do nich np. wysoka gorączka, bóle głowy i ciała, nudności i wymioty.
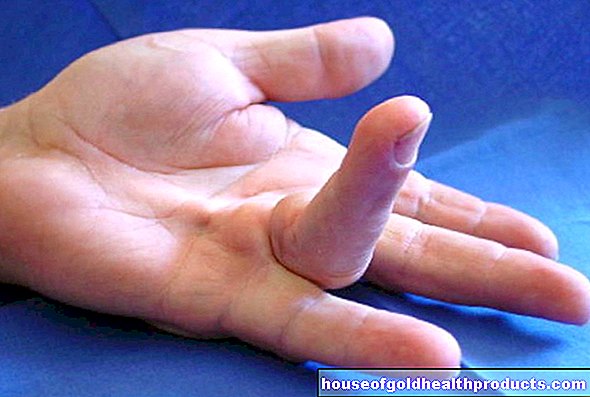
W dalszym przebiegu dołącza się bolesna sztywność karku (meningizm). Jest to bardzo typowy objaw zapalenia opon mózgowych: opony (w przeciwieństwie do mózgu) wyposażone są w receptory bólu. Na stany zapalne i podrażnienia, takie jak zapalenie opon mózgowych, reagują bólem. Dodatkowo szyja się usztywnia. Ból jest szczególnie odczuwalny podczas poruszania głową, ponieważ błony mózgu i rdzenia kręgowego są lekko rozciągnięte. Najbardziej boli, gdy podbródek jest podniesiony do klatki piersiowej. Ból napina również mięśnie szyi. Zwiększa to sztywność karku.
Zapalenie opon mózgowych i samego mózgu może być w tym samym czasie. Ta kombinacja zapalenia opon mózgowo-rdzeniowych i zapalenia mózgu nazywana jest zapaleniem opon mózgowo-rdzeniowych.
Poniżej znajduje się przegląd wszystkich głównych objawów zapalenia opon mózgowych u dorosłych:
|
Zapalenie opon mózgowych: objawy u dorosłych |
|
bolesny sztywny kark (meningizm) |
|
gorączka |
|
bół głowy |
|
wyraźne uczucie choroby z bólem kończyn
|
|
zwiększona wrażliwość oczu na światło (światłowstręt) |
|
zwiększona wrażliwość na hałas (fonofobia) |
|
Nudności i wymioty |
|
Ból pleców |
|
Zamieszanie i senność |
|
prawdopodobnie zawroty głowy, zaburzenia słuchu, napady padaczkowe |
Zapalenie opon mózgowych: objawy bakteryjnego zapalenia opon mózgowych
Objawy zapalenia opon mózgowo-rdzeniowych są szczególnie silne w przypadku bakteryjnego zapalenia opon mózgowych: w ciągu kilku godzin początkowo łagodne objawy mogą znacznie się pogorszyć, a nawet doprowadzić do śmierci! Dlatego niezwykle ważne jest wczesne rozpoznanie objawów bakteryjnego zapalenia opon mózgowo-rdzeniowych i powiadomienie lekarza.
Pierwsze objawy zapalenia opon mózgowych pojawiają się tutaj dwa do pięciu dni (w przypadku meningokoków około dwóch do dziesięciu dni) po zakażeniu bakterią. Podobnie jak w przypadku innych form zapalenia opon mózgowych, zaczyna się od niespecyficznych objawów grypopodobnych. Bardzo ostry obraz kliniczny może rozwinąć się w ciągu kilku godzin lub kilku dni. Osoby dotknięte chorobą zwykle mają silne bóle głowy, skrajną sztywność karku i gorączkę. Możliwe są również deficyty neurologiczne, na przykład zmętnienie świadomości i niewyraźna mowa.
Komplikacje
Jednym z możliwych powikłań infekcji meningokokowej jest „zatrucie krwi” (sepsa): bakterie w dużych ilościach zalewają krew pacjenta. Rezultatem jest wysoka gorączka, osłabienie i silne uczucie choroby z problemami z krążeniem. W ciężkich przypadkach ta posocznica meningokokowa (posocznica opon mózgowo-rdzeniowych) może rozwinąć się w tak zwany zespół Waterhouse-Friderichsena (szczególnie u dzieci i osób bez śledziony):
Meningokoki niosą na swojej powierzchni szkodliwe łańcuchy cukrowe (endotoksyny). Kiedy bakterie się rozpadają, duże ilości tych toksyn są uwalniane do krwi. Wywołuje to w organizmie niekontrolowaną reakcję krzepnięcia krwi: tworzą się liczne skrzepy krwi (zakrzepy), które mogą zatykać mniejsze naczynia. Ponadto, ze względu na masywne tworzenie się skrzepów, zużywane są czynniki krzepnięcia niezbędne do krzepnięcia krwi (koagulopatia konsumpcyjna). Może to prowadzić do obfitego krwawienia w skórze, błonach śluzowych i narządach wewnętrznych.
Na przykład na skórze i błonie śluzowej początkowo pojawiają się niewielkie krwotoki, tzw. wybroczyny. Na początku pojawiają się tylko jako kropki wielkości szpilki, czerwone lub brązowawe. Z biegiem czasu stają się one coraz większe i wyglądają jak „siniaki”. Krwawienie występuje również w narządach wewnętrznych, takich jak nadnercza. W rezultacie są one poważnie uszkadzane, przez co zawodzą jako producenci hormonów. Lekarze mówią wtedy o osłabieniu nadnerczy (niewydolność nadnerczy). Silne krwawienie powoduje spadek ciśnienia krwi, może dojść do wstrząsu lub nawet śpiączki. Śmiertelność z powodu zespołu Waterhouse-Friderichsen jest wysoka!
Zespół Waterhouse-Friderichsena może występować w różnych chorobach bakteryjnych. Najczęściej jednak jest to wynik zapalenia opon mózgowo-rdzeniowych wywołanych przez meningokoki.
Zapalenie opon mózgowych: objawy wirusowego zapalenia opon mózgowych
Zapalenie opon mózgowych wywołane wirusem jest na ogół łagodniejsze niż bakteryjne zapalenie opon mózgowych. Pierwsze objawy pojawiają się około dwóch do czternastu dni po zakażeniu: objawy grypopodobne, po których następuje bolesna sztywność karku. W przeciwieństwie do bakteryjnego zapalenia opon mózgowo-rdzeniowych objawy zwykle nie nasilają się w ciągu kilku godzin, a raczej w ciągu kilku dni.
U osób ze zdrowym układem odpornościowym objawy zwykle ustępują samoistnie w ciągu kilku dni. Jednak faza powrotu do zdrowia może zająć dużo czasu. Choroba może być również ciężka u mniejszych dzieci. To samo dotyczy osób z osłabionym układem odpornościowym (na przykład z powodu leków, raka lub infekcji, takich jak HIV).
Zapalenie opon mózgowych: objawy u niemowląt i małych dzieci
Wiele niemowląt i małych dzieci wykazuje bardzo niespecyficzne objawy zapalenia opon mózgowych. Zapalenie opon mózgowych jest wówczas często trudne do zdiagnozowania, zwłaszcza we wczesnych stadiach choroby.
Pierwsze oznaki zapalenia opon mózgowych u niemowląt i małych dzieci to gorączka, złe picie i odczuwalne zmęczenie. Mali pacjenci są niezwykle rozdrażnieni i apatyczni. Później można dodać ból brzucha, drgawki i wysoki krzyk. Ciemię (szczelina w kościach czaszki dziecka pokryta tkanką łączną i skórą) może być wybrzuszona. Bolesny sztywny kark (meningizm), który jest zwykle typowym objawem zapalenia opon mózgowych, często nie występuje u małych dzieci i niemowląt.
Wskazówka: Ponieważ objawy zapalenia opon mózgowych mogą szybko się rozwinąć i stać się niebezpieczne, szczególnie u małych dzieci, powinieneś udać się do lekarza, jeśli podejrzewasz, że choroba jest niejasna.
Zapalenie opon mózgowych: objawy specjalnych postaci zapalenia opon mózgowych
Do szczególnych postaci zapalenia opon mózgowo-rdzeniowych należą gruźlicze zapalenie opon mózgowo-rdzeniowych (wywołane przez bakterie gruźlicy) oraz zapalenie opon mózgowo-rdzeniowych w neuroboreliozie (wywołane przez bakterie boreliozy). Oba zaczynają się powoli – przez wiele dni jedynym objawem zapalenia opon mózgowych może być gorączka. Później mogą pojawić się inne objawy zapalenia opon mózgowych, takie jak sztywność karku i ból głowy.
Ogólnie rzecz biorąc, te dwie specjalne formy są bardzo rzadkie. Należy je jednak rozważyć, jeśli choroba postępuje przez długi czas.
Zapalenie opon mózgowych: przyczyny i czynniki ryzyka
W zapaleniu opon mózgowych dochodzi do zapalenia opon mózgowych. Są to osłonki tkanki łącznej, które leżą na mózgu wewnątrz czaszki. Są trzy jej części (wewnętrzna, środkowa i zewnętrzna opona).
Gdzie są opony
Przyczyny takiego zapalenia opon mózgowych mogą być bardzo różne: z jednej strony zapalenie opon mózgowych może być spowodowane dużą liczbą patogenów (wirusy, bakterie, grzyby itp.). W zależności od rodzaju patogeny takie mogą z różnym nasileniem przenosić się na inne osoby. Dlatego zapalenie opon mózgowych wywołane przez patogeny jest zaraźliwe.
Z drugiej strony zapalenie opon mózgowo-rdzeniowych może rozwijać się również w kontekście różnych chorób, np. sarkoidozy czy raka. W takich przypadkach zapalenie opon mózgowo-rdzeniowych nie jest zaraźliwe. Przeczytaj więcej o możliwych przyczynach zapalenia opon mózgowych poniżej.
Zapalenie opon mózgowych, które nie jest wywołane przez bakterie, jest również znane jako aseptyczne zapalenie opon mózgowych (bakteryjne zapalenie opon mózgowych).
Wirusowe zapalenie opon mózgowych
Wirusowe zapalenie opon mózgowych jest najczęstszą postacią zapalenia opon mózgowych. Główne wirusy wywołujące to:
|
wirus |
Choroby wywołane głównie przez wirusa | |
|
Wirus Coxsackie A i B |
Choroba dłoni, stóp i jamy ustnej, opryszczka, letnia grypa | |
|
Wirus opryszczki pospolitej typu 1 i 2 (HSV-1, HSV-2) |
Opryszczka, opryszczka narządów płciowych | |
|
Wirus gruźlicy |
Wczesne letnie zapalenie opon i mózgu | |
|
Wirus ospy wietrznej i półpaśca (VZV) |
Ospa wietrzna i półpasiec | |
|
Wirus Epsteina Barra (EBV) |
Gorączka gruczołowa Pfeiffera (mononukleoza zakaźna) | |
|
Wirus świnki |
Świnka | |
|
Wirus odry |
Odra | |
|
Wiele innych wirusów: wirus HI (HIV), wirus polio, wirus różyczki, wirus Parvo-B19 itp. | ||
Rodzaj infekcji zależy od rodzaju wirusa. Na przykład wirusy Coxsackie mogą być przenoszone przez infekcję kropelkową: pacjenci mogą rozprowadzać maleńkie kropelki śliny do otaczającego powietrza, kiedy kaszlą, kichają i mówią. Kropelki zawierają wirusa Coxsackie. Jeśli są wdychane przez zdrową osobę, mogą również zostać zarażone. Wirusy Coxsackie wywołują przede wszystkim inne choroby, takie jak letnia grypa lub herpangina. W ramach tej podstawowej choroby wirusy mogą przenosić się do opon mózgowych i powodować zapalenie opon mózgowych.
Zapalenie opon mózgowo-rdzeniowych zakaża się w inny sposób, na przykład wirusami KZŻ: patogeny przenoszone są przez ukąszenia krwiopijnych kleszczy.
Ile czasu upływa od zakażenia do pojawienia się pierwszych objawów choroby (okres inkubacji) zależy również od rodzaju wirusa. Ogólnie okres inkubacji zapalenia opon mózgowych wynosi zwykle około dwóch do czternastu dni.
Bakteryjne zapalenie opon mózgowych
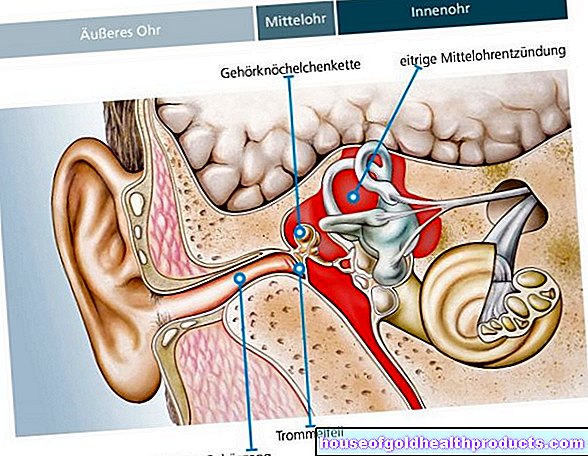
Bakteryjne zapalenie opon mózgowo-rdzeniowych jest mniej powszechne niż wirusowe zapalenie opon mózgowych, ale często jest znacznie cięższe. Najczęstszą przyczyną bakteryjnego zapalenia opon mózgowych są tak zwane pneumokoki (Streptococcus pneumoniae). Zapalenie opon mózgowych jest wówczas znane również jako pneumokokowe zapalenie opon mózgowych. Jednak pneumokoki mogą również powodować inne choroby, na przykład zapalenie płuc, zapalenie ucha środkowego lub zapalenie zatok.
Inną częstą przyczyną bakteryjnego zapalenia opon mózgowych są meningokoki (Neisseria meningitidis). Są przenoszone przez płyny ustrojowe (wydzieliny). Jednak tylko bliski kontakt z nim zwykle powoduje infekcję, dlatego infekcja w normalnym życiu codziennym jest mało prawdopodobna. Meningokokowe zapalenie opon mózgowych jest bardzo niebezpieczne. Infekcja może rozwinąć się w „zatrucie krwi” (posocznica meningokokowa) w ciągu kilku godzin. Przerażającym powikłaniem jest zespół Waterhouse'a-Friderichsena ze wstrząsem septycznym. Istnieje poważne zagrożenie życia!
Częstotliwość choroby meningokokowej
Istnieją różne podgrupy meningokoków, tak zwane serogrupy. Większość chorób meningokokowych jest wywoływana przez serogrupy A, B, C, W135 i Y. Te serogrupy nie są jednakowo powszechne na całym świecie. Na przykład meningokoki serogrupy A w szczególności powodują poważne epidemie w Afryce. Z drugiej strony w Europie ludzie są zakażeni głównie serogrupami B i C.
W Niemczech każdego roku około czterech na milion osób zapada na meningokoki. W 65 do 70 procent przypadków w tym kraju za chorobę odpowiada serogrupa B, w 20 do 25 procent przypadków serogrupa C. Nieliczne pozostałe przypadki można przypisać innym serogrupom.
Choroba meningokokowa występuje najczęściej u dzieci poniżej piątego roku życia (szczególnie w pierwszych dwóch latach życia). Drugi, mniejszy szczyt zachorowań obserwuje się w grupie wiekowej od 15 do 19 lat. Zasadniczo jednak infekcję meningokokową można dostać w każdym wieku. Szczególnie zagrożone są osoby z osłabionym układem odpornościowym.
Patogen powodujący bakteryjne zapalenie opon mózgowych i inne choroby
Pneumokoki i meningokoki są głównymi czynnikami wywołującymi bakteryjne zapalenie opon mózgowych. Jednak istnieje również wiele innych bakterii, które mogą być za to odpowiedzialne:
|
bakteria |
spowodowane chorobami | |
|
Pneumokoki |
zwłaszcza zapalenie opon mózgowo-rdzeniowych, zapalenie płuc, zapalenie ucha środkowego i zatok itp. | |
|
Meningokoki |
zwłaszcza zapalenie opon mózgowych i zatrucie krwi (posocznica) | |
|
Gronkowce |
Zapalenie opon mózgowych, zatrucie pokarmowe, infekcje ran, zatrucie krwi (sepsa) itp. | |
|
Enterobakterie, w tym Pseudomonas aeruginosa |
Biegunka, zapalenie jelit, zapalenie płuc, zapalenie opon mózgowych itp. | |
|
Haemophilus influenzae typu B |
Zapalenie opon mózgowych, zapalenie płuc, zatrucie krwi (posocznica), zapalenie mięśnia sercowego (zapalenie mięśnia sercowego) | |
|
Streptococcus agalactiae (paciorkowce B) |
Zapalenie opon mózgowych, zatrucie krwi (posocznica), infekcje dróg moczowych, infekcje ran | |
|
Listeria monocytogenes |
„Listerioza” (biegunka i wymioty, zatrucie krwi, zapalenie opon mózgowo-rdzeniowych, zapalenie mózgu itp.) | |
Różne bakterie często wywołują zapalenie opon mózgowych, w zależności od ich wieku. Na przykład zapalenie opon mózgowo-rdzeniowych u niemowląt jest często powodowane przez Strepotcoccus agalactiae, Listeria monocytogenes lub E. coli (jedna z enterobakterii). U małych dzieci wyzwalaczami są zazwyczaj meningokoki, pneumokoki i haemophilus influenzae typu B. Zapalenie opon mózgowych u dorosłych jest zwykle powodowane przez pneumokoki lub meningokoki.
Sposób przenoszenia zapalenia opon mózgowych zależy również od bakterii wywołującej chorobę (zwykle infekcja kropelkowa).
Inne przyczyny zapalenia opon mózgowych
Wirusy i bakterie są odpowiedzialne za większość wszystkich przypadków zapalenia opon mózgowych. Zapalenie opon mózgowych rzadko ma inną przyczynę. Dzieje się tak często w przypadku osób, których układ odpornościowy jest osłabiony przez inną chorobę (taką jak HIV lub rak) lub leki (immunosupresanty). Poniżej znajdziesz przegląd innych czynników wywołujących zapalenie opon mózgowych (oprócz wirusów i bakterii):
|
Inne przyczyny zapalenia opon mózgowych |
|
Bakterie specjalne: gruźlica (gruźlicze zapalenie opon mózgowych), neuroborelioza |
|
Zakażenia grzybicze: kandydoza, kryptokokoza, aspergiloza |
|
Pasożyty: Bąblowica (tasiemiec) |
|
Pierwotniaki (pojedyncza komórka): toksoplazmoza |
|
Choroby nowotworowe: meningeosis carcinomatos, meningeosis leucaemica |
|
Choroby zapalne: sarkoidoza, toczeń rumieniowaty, choroba Behçeta |
Zapalenie opon mózgowych: badania i diagnoza
Jeśli podejrzewasz zapalenie opon mózgowych, nie trać czasu. Musisz niezwłocznie udać się do lekarza! Skontaktuj się z lekarzem rodzinnym, pediatrą (w przypadku małych pacjentów), neurologiem lub szpitalnym pogotowiem ratunkowym. Szybkie diagnozowanie i leczenie zapalenia opon mózgowych może uratować życie!
Doświadczony lekarz może zdiagnozować zapalenie opon mózgowych na podstawie objawów i badania fizykalnego. Jednak konieczne jest wyjaśnienie, czy jest to bakteryjne, czy wirusowe zapalenie opon mózgowych. Od tego zależy leczenie.
Najważniejsze kroki w diagnozowaniu zapalenia opon mózgowych to:
Historia medyczna (wywiad)
Podczas rozmowy lekarz najpierw zbierze historię choroby lub chorego dziecka (wywiad). Możliwe pytania od lekarza to:
- Czy masz obecnie przeziębienie (ból gardła, kaszel, przewlekły katar)?
- Czy odczuwasz ból głowy, gorączkę i/lub bolesny sztywność karku?
- Czy są jakieś znane choroby leżące u podstaw lub w przeszłości (HIV, sarkoidoza, borelioza itp.)?
- Czy Ty lub Twoje dziecko regularnie przyjmuje leki?
- Czy Ty lub Twoje dziecko ma alergię na leki (np. na antybiotyki)?
- Czy Ty lub Twoje dziecko miałeś kontakt z kimś, kto ma bóle głowy, gorączkę i sztywność karku?
- Czy Ty lub Twoje dziecko ostatnio byliście za granicą (na przykład w kraju afrykańskim)?
Badanie lekarskie
Podczas badania fizykalnego lekarz najpierw sprawdzi klasyczne objawy zapalenia opon mózgowych. Aby to zrobić, próbuje brodą przyciągnąć głowę pacjenta leżącego na plecach do klatki piersiowej. W ten sposób można określić bolesną sztywność karku (meningizm). Ponadto, gdy głowa przechyla się, pacjenci zazwyczaj mają tendencję do odruchowego zginania nóg (objaw Brudzińskiego) - mimowolna reakcja na ból spowodowany lekkim rozciąganiem opon mózgowo-rdzeniowych i rdzenia kręgowego przy przechylaniu głowy. Znak Brudzińskiego jest dobrym wskaźnikiem zapalenia opon mózgowych).
Innym objawem zapalenia opon mózgowo-rdzeniowych jest to, że pacjent nie może wyprostować nogi podczas siedzenia, ponieważ jest ona zbyt bolesna (objaw Kerniga).
Tak zwany znak Lasègue'a może być również widoczny w przypadku zapalenia opon mózgowo-rdzeniowych: lekarz powoli przesuwa jedną wyprostowaną nogę w górę, gdy pacjent leży - zgina więc biodro z wyprostowanym kolanem. Jeśli pacjent odczuwa ból przeszywający z tyłu do nogi (dodatni znak Lasègue'a), oznacza to podrażnienie opon mózgowych.
Znak Lasègue'a jest również pozytywny w przypadku przepukliny krążka międzykręgowego.
Bardzo ważne jest również dokładne zbadanie całej skóry pacjenta. W przypadku ciężkiego bakteryjnego zapalenia opon mózgowych mogą wystąpić niewielkie krwawienia na skórze (wybroczyny). Jesteś sygnałem alarmowym dla lekarza! Natychmiast rozpocznie dalsze badania i leczenie. Krwawienie początkowo wygląda jak małe niebieskie lub brązowawe kropki. Z biegiem czasu stają się one większymi plamami i zazwyczaj nie można ich odepchnąć przezroczystym przedmiotem (szkłem) (test na szkle).
Dalsze dochodzenia
Poprzez wywiad i badanie fizykalne lekarz może już ocenić, czy istnieje zapalenie opon mózgowych, które wymaga leczenia. Jeśli jest choćby najmniejsza oznaka, że faktycznie chodzi o zapalenie opon mózgowych, lekarz zorganizuje dalsze badania. Na przykład, jeśli po raz pierwszy udałeś się do lekarza rodzinnego lub pediatry, zwykle zostaniesz przekierowany bezpośrednio do kliniki. Ze względu na możliwe poważne powikłania zapalenia opon mózgowo-rdzeniowych dalsze badania i leczenie lepiej wykonywać w szpitalu.
Pierwsze kroki w dalszych badaniach w przypadku podejrzenia zapalenia opon mózgowo-rdzeniowych to:
1. Pobieranie krwi do posiewów krwi: Dzięki tzw. posiewom krwi można spróbować wykryć i zidentyfikować patogen - zwłaszcza bakterie. Lekarz może następnie wybrać odpowiedni antybiotyk do leczenia bakteryjnego zapalenia opon mózgowo-rdzeniowych, który jest skuteczny wobec danego rodzaju bakterii.
2. Usunięcie płynu nerwowego (nakłucie z wódki): Podczas nakłucia z wódki, za pomocą cienkiej, wydrążonej igły, z kanału kręgowego na poziomie kręgów lędźwiowych usuwa się część płynu nerwowego (nakłucia). Całość zajmuje tylko kilka minut i zwykle nie jest szczególnie bolesna. Pobrana próbka alkoholu jest badana w laboratorium pod kątem ewentualnych patogenów powodujących zapalenie opon mózgowych. W razie potrzeby przed nakłuciem płynu mózgowo-rdzeniowego wykonuje się tomografię komputerową (CT) w celu wykluczenia zwiększonego ciśnienia śródczaszkowego. Nie należy wykonywać nakłuwania płynu mózgowo-rdzeniowego, jeśli ciśnienie śródczaszkowe jest zwiększone.
3. Tomografia komputerowa (CT) lub obrazowanie metodą rezonansu magnetycznego (MRI): Te procedury obrazowania dostarczają dalszych informacji o stanie mózgu. Czasami mogą również dostarczyć wskazówek, skąd pierwotnie pochodził patogen (na przykład z owrzodzonych zatok).
Zapalenie opon mózgowych: leczenie
W przypadku podejrzenia zapalenia opon mózgowych szybkie rozpoczęcie leczenia może mieć decydujące znaczenie dla rokowania. Ponieważ trudno przewidzieć, jak rozwinie się choroba, zdecydowanie należy ją leczyć w szpitalu. Najlepszy jest szpital z oddziałem neurologii.
Po pobraniu krwi i płynu nerwowego lekarz rozpoczyna antybiotykoterapię – nawet jeśli nie wiesz jeszcze, czy rzeczywiście występuje bakteryjne zapalenie opon mózgowo-rdzeniowych. Przy wczesnym podawaniu antybiotyków grasz bezpiecznie, ponieważ bakteryjne zapalenie opon mózgowo-rdzeniowych może szybko stać się bardzo niebezpieczne.
Do leczenia lekarz stosuje antybiotyki o szerokim spektrum działania (ceftriakson, ampicylinę itp.). Antybiotyki te są jednocześnie skuteczne wobec dużej liczby bakterii, w tym tych najczęściej odpowiedzialnych za bakteryjne zapalenie opon mózgowo-rdzeniowych. Zazwyczaj antybiotyki podaje się w postaci wlewu bezpośrednio do żyły. Dzięki temu mogą szybko rozwinąć swój efekt.
Gdy tylko na podstawie próbki krwi i wody nerwowej zostanie określony faktyczny patogen, lekarz odpowiednio dostosowuje leczenie zapalenia opon mózgowych: Jeśli faktycznie jest to bakteryjne zapalenie opon mózgowo-rdzeniowych, pacjent może zostać przestawiony na inne antybiotyki, które lepiej zwalczają bakterie sprawcze a dokładniej . Jeśli jednak okaże się, że za zapalenie opon mózgowych odpowiada wirus, zwykle leczone są tylko objawy.
Bakteryjne zapalenie opon mózgowo-rdzeniowych: terapia
Opisana powyżej antybiotykoterapia może zwalczyć przyczynę bakteryjnego zapalenia opon mózgowych. Ponadto czasami podaje się glukokortykoid („kortyzon”) deksametazon. Działa przeciwzapalnie. Może to na przykład zmniejszyć śmiertelność z powodu pneumokokowego zapalenia opon mózgowych. Ponadto skojarzone leczenie antybiotykami i deksametazonem może zmniejszyć częstość występowania ciężkiego upośledzenia słuchu w zapaleniu opon mózgowych wywołanym przez Haemophilus influenzae.
Jeśli rozwinie się przerażający zespół Waterhouse-Friderichsena, konieczne jest leczenie na oddziale intensywnej terapii.
Specjalne środki na meningokokowe zapalenie opon mózgowych
Aby zmniejszyć ryzyko infekcji u innych, pacjent jest umieszczany w jednym pokoju i odizolowany od innych pacjentów. Osoby kontaktowe pacjenta mogą otrzymać profilaktycznie antybiotyk, na przykład ryfampicynę w postaci tabletek: Jest to konieczne dla wszystkich osób, które miały bliski kontakt z pacjentem około 7 dni przed do 10 dni po zachorowaniu (rodzina członkowie, koledzy z pracy, koledzy z klasy itp.). Szczepienie przeciw meningokokom może być również przydatne dla osób kontaktowych, jeśli nie były szczepione w dzieciństwie.
Wirusowe zapalenie opon mózgowych: terapia
W przypadku wirusowego zapalenia opon mózgowo-rdzeniowych leczy się zwykle tylko objawy. Jest tylko kilka wirusów, które mają specjalne leki (przeciwwirusowe), które mogą złagodzić przebieg choroby. Dotyczy to na przykład grupy wirusów opryszczki (wirus opryszczki pospolitej, wirus ospy wietrznej-półpaśca, wirus Epsteina-Barra, wirus cytomegalii) i wirusa HI (HIV).
Zasadniczo wirusowe zapalenie opon mózgowo-rdzeniowych polega przede wszystkim na łagodzeniu objawów. Pomocny jest leżenie w łóżku oraz leki przeciwgorączkowe i przeciwbólowe. Konieczne może być również zastosowanie leków zapobiegających napadom padaczkowym. Jeśli choroba przebiegnie pomyślnie, zwykle pacjent może wkrótce zostać wypisany i kontynuować leczenie w domu.
Inna przyczyna zapalenia opon mózgowych: terapia
Jeśli zapalenie opon mózgowych ma przyczyny inne niż bakterie lub wirusy, wyzwalacz jest odpowiednio leczony, jeśli to możliwe. Na przykład leki przeciwgrzybicze są przepisywane na zapalenie opon mózgowych wywołane przez grzyby. Środki przeciwrobacze (przeciwrobacze) są stosowane przeciwko tasiemcom. Jeśli zapalenie opon mózgowych jest spowodowane sarkoidozą, rakiem lub inną chorobą podstawową, jest leczone w sposób ukierunkowany.
Zapalenie opon mózgowych: przebieg choroby i rokowanie
Zapalenie opon mózgowych jest chorobą potencjalnie zagrażającą życiu. Rokowanie zależy między innymi od tego, jaki patogen wywołuje zapalenie opon mózgowych i jak szybko pacjent jest leczony prawidłowo.
Zwłaszcza bakteryjne zapalenie opon mózgowo-rdzeniowych jest stanem nagłym, który należy jak najszybciej leczyć antybiotykami. Nieleczona praktycznie zawsze kończy się śmiercią. Jednak przy terminowym leczeniu istnieje duża szansa, że pacjent będzie znów całkowicie zdrowy. Szanse na pełne wyleczenie zależą od dokładnego rodzaju patogenu i ogólnego stanu zdrowia pacjenta. Na przykład rokowanie dla niemowląt, a czasem dla seniorów jest mniej korzystne, ponieważ ich układ odpornościowy często nie jest tak wydajny, jak u zdrowego dorosłego.
Wirusowe zapalenie opon mózgowo-rdzeniowych jest zwykle znacznie mniej zagrażające życiu niż bakteryjne zapalenie opon mózgowych. Ale i tutaj rokowanie zależy od wirusa i ogólnego stanu fizycznego. Szczególnie krytyczne są pierwsze dni. Jeśli osoba zainteresowana przeżyła to dobrze, szanse na wyzdrowienie są zwykle duże.Wirusowe zapalenie opon mózgowo-rdzeniowych zazwyczaj leczy się w ciągu kilku tygodni bez żadnych konsekwencji.
Zapalenie opon mózgowych: konsekwencje
W niektórych przypadkach zapalenie opon mózgowych może spowodować trwałe uszkodzenie neurologiczne. Należą do nich uszkodzenie słuchu, paraliż lub upośledzenie psychiki lub zachowania. Powikłania i długotrwałe uszkodzenia występują częściej, gdy stan zapalny rozprzestrzenia się również na mózg (zapalenie opon mózgowo-rdzeniowych).
Zapalenie opon mózgowych: zapobieganie
Chcąc zapobiec zapaleniu opon mózgowych, należy w miarę możliwości chronić się przed zakażeniami najczęstszymi patogenami (wirusami i bakteriami).
Bakteryjne zapalenie opon mózgowo-rdzeniowych: zapobieganie przez szczepienie
Stała Komisja ds. Szczepień przy Instytucie Roberta Kocha (RKI) zaleca różne szczepienia dla wszystkich dzieci. Obejmuje to również trzy szczepienia przeciwko powszechnym patogenom bakteryjnego zapalenia opon mózgowo-rdzeniowych: szczepienie przeciwko meningokokom, szczepienie przeciwko pneumokokom i szczepienie przeciwko Haemophilus influenzae typu B. Układ odpornościowy małych dzieci nie jest jeszcze w pełni rozwinięty i dlatego nie może również zwalczać patogenów. Dlatego te trzy szczepienia mogą znacznie zmniejszyć ryzyko bakteryjnego zapalenia opon mózgowych:
Szczepienie przeciw meningokokom
Istnieją różne podgrupy (serogrupy) meningokoków. W Europie meningokokowe zapalenie opon mózgowo-rdzeniowych wywoływane jest głównie przez serogrupy B i C.
Zapalenie opon mózgowych wywołane przez meningokoki C jest mniej powszechne, ale często jest trudne i wiąże się z powikłaniami (takimi jak zespół Waterhouse'a-Friderichsena). Dlatego wszystkie dzieci w 2. roku życia powinny być zaszczepione przeciwko meningokokom C. W przypadku pominięcia tego terminu szczepienia, szczepienie należy uzupełnić do 18 roku życia.
Od końca 2013 roku istnieje osobna szczepionka przeciwko znacznie częstszemu meningokokowemu zapaleniu opon mózgowo-rdzeniowych typu B. U małych dzieci podaje się go w czterech dawkach. Starszym dzieciom wystarczą dwie dawki. STIKO nie posiada jeszcze wystarczających danych, aby zalecić to szczepienie wszystkim dzieciom. Szczepienie przeciw meningokokom B jest obecnie zalecane tylko dla osób z niektórymi chorobami podstawowymi – zwykle jako uzupełnienie szczepienia skojarzonego przeciwko meningokokom A, C, W i Y. Należą do nich np. osoby z wrodzonym lub nabytym niedoborem odporności (np. jest brakiem śledziony) i osób zagrożonych Personel laboratorium. To samo dotyczy osób, które nie zostały zaszczepione i mieszkają w tym samym gospodarstwie domowym, co pacjenci poważnie zakażeni jedną z odnośnych serogrup meningokoków (A, B, C, W lub Y).
Szczepienia przeciwko pneumokokom
Wszystkim dzieciom zaleca się szczepienie przeciw pneumokokom. Istnieją trzy dawki szczepionki: pierwszą dawkę należy podać w wieku dwóch miesięcy, a drugą w wieku czterech miesięcy. Trzecią dawkę szczepionki należy podać sześć miesięcy później w wieku od 11 do 14 miesięcy.
Szczepienie przeciwko Haemophilus influenzae typu B
Szczepienie Hib jest również zalecane dla wszystkich dzieci. Podaje się ją w czterech dawkach szczepionki – po jednej dawce od ukończonego 2 miesiąca życia, w ukończonym 3 miesiącu życia, od ukończonego 4 miesiąca życia oraz pod koniec pierwszego roku życia (od 11 do 14 miesiąca życia). życie).
Wirusowe zapalenie opon mózgowo-rdzeniowych: zapobieganie za pomocą szczepień
Niektórym postaciom wirusowego zapalenia opon mózgowych można również zapobiegać za pomocą szczepień. Wszystkim dzieciom zaleca się szczepienie przeciwko śwince, odrze i różyczce (zazwyczaj w połączeniu jako szczepienie MMR).
Istnieje również szczepionka na wczesnoletnie zapalenie opon mózgowo-rdzeniowych (TBE). Jest to wirusowe zapalenie opon mózgowo-rdzeniowych i mózgu przenoszone przez kleszcze. STIKO zaleca szczepienie przeciwko KZM wszystkim osobom, które mieszkają lub przebywają w rejonach zagrożonych KZM (np. na wakacjach) i które mogą zostać pogryzione przez kleszcze (poprzez częste lub długie pobyty na łonie natury).
Aby zapewnić dłuższą ochronę przed szczepieniem, zaleca się szczepienie podstawowe trzema dawkami szczepionki. Po trzech latach szczepienie przeciwko gruźlicy może zostać wzmocnione kolejną dawką. Następnie co pięć lat zaleca się szczepienia przypominające, jeśli chcesz nadal zapobiegać mieszanemu zapaleniu opon mózgowo-rdzeniowych i zapaleniu mózgu wywołanemu przez wirusy TBE.
Dodatkowe informacje
Wytyczne:
- Wytyczna „Wirusowe zapalenie opon mózgowo-rdzeniowych” Niemieckiego Towarzystwa Neurologicznego
- Wytyczna „Brakteryjne (ropne) zapalenie opon mózgowo-rdzeniowych nabyte przez społeczność w wieku dorosłym” Niemieckiego Towarzystwa Neurologicznego