Atak serca
i Martina Feichter, redaktor medyczny i biologMartina Feichter studiowała biologię w aptece przedmiotowej w Innsbrucku, a także zanurzyła się w świecie roślin leczniczych. Stamtąd nie było daleko do innych tematów medycznych, które do dziś urzekają ją. Szkoliła się jako dziennikarka w Akademii Axel Springer w Hamburgu, a od 2007 roku pracuje dla - najpierw jako redaktor, a od 2012 jako niezależny pisarz.
Więcej o ekspertach Wszystkie treści są sprawdzane przez dziennikarzy medycznych.
Zawał serca (zawał mięśnia sercowego) występuje, gdy naczynie krwionośne w mięśniu sercowym (tętnica wieńcowa) zamyka się. Mięsień zostaje wtedy odcięty od dopływu tlenu i nie może już wykonywać swojej pracy. Zawał serca może zagrażać życiu! Dlatego tak ważne jest jak najwcześniejsze rozpoznanie objawów zawału serca. Tutaj możesz przeczytać wszystko, co musisz wiedzieć o sygnałach ostrzegawczych, przyczynach i możliwościach leczenia oraz pierwszej pomocy w przypadku zawału serca.
Kody ICD dla tej choroby: Kody ICD to uznane na całym świecie kody diagnoz medycznych. Można je znaleźć np. w pismach lekarskich czy na zaświadczeniach o niezdolności do pracy. I22I21I23
Zawał serca: szybkie odniesienie
- Typowe objawy: silny ból w lewej okolicy klatki piersiowej/za mostkiem, duszność, uczucie ucisku/niepokoju; Uwaga, objawy u kobiet mogą być inne (zawroty głowy, wymioty) niż u mężczyzn!
- Pierwsza pomoc: Wezwać karetkę pogotowia, uspokoić chorych, podnieść górną część ciała, rozluźnić obcisłe ubranie (krawat, kołnierz itp.), w przypadku utraty przytomności i braku oddechu natychmiast przeprowadzić resuscytację!
- Czynniki ryzyka: wysokie ciśnienie krwi, wysoki poziom cholesterolu, otyłość, mało ruchu, cukrzyca, palenie
- Przyczyna: zwykle zakrzep krwi blokujący tętnicę wieńcową
- Badania: EKG, USG serca, badania krwi, badanie cewnikowe serca
- Możliwości leczenia: poszerzenie zwężonego naczynia serca (poszerzenie balonowe) i założenie podpory naczyniowej (stentu) w ramach PTCA, lekowe rozpuszczenie skrzepu krwi (terapia liza), inne leki, operacja pomostowania
- Profilaktyka: zdrowy tryb życia, regularne ćwiczenia, zdrowa masa ciała
Zawał serca: objawy
Nie ma czasu do stracenia, gdy masz zawał serca. Im wcześniej zostanie rozpoznana i leczona, tym większe szanse na przeżycie. Dlatego przy najmniejszym podejrzeniu i pierwszych objawach zawału serca – nawet w nocy lub w weekend – należy dzwonić pod numer alarmowy (tel. 112)!
Aby jednak móc szybko zareagować, trzeba znać objawy zawału serca u mężczyzn i kobiet. Ale bądź ostrożny: typowe znaki nie zawsze się pojawiają. Ponadto objawy zawału serca u kobiety często różnią się od objawów u mężczyzny.
-
Atak serca
Trzy pytania do
Prof. Dr. med. Eberharda Windlera,
Specjalista chorób wewnętrznych i endokrynologii -
1
Czy mogę wykonywać wysiłek fizyczny po zawale serca?
Prof. Dr. med. Eberhard Windler
Ćwiczenia fizyczne zapewniają również zdrowie po zawale serca! Ale: zaraz po zawale mięsień sercowy nie jest jeszcze w pełni sprawny i wrażliwy. Ponieważ wydajność zależy od wielu czynników – takich jak rozmiar zawału – nie ma reguły dla wszystkich. Najlepiej porozmawiać z lekarzem i początkowo nie uprawiać sportu w pojedynkę, ale w wieńcowych grupach sportowych pod nadzorem lekarza.
-
2
Boję się kolejnego zawału serca - co mi radzisz zrobić?

Prof. Dr. med. Eberhard Windler
W rzeczywistości istnieje duże ryzyko, że po zawale serca zachorujesz na kolejne. Dlatego dobrze zrobisz, aby zminimalizować wszystkie znane czynniki ryzyka. Uważaj na ciśnienie krwi, obserwuj poziom cukru we krwi. Obniżenie cholesterolu jest bardzo skuteczne, niezależnie od tego, czy poziom jest podwyższony, czy mieści się w zakresie referencyjnym. I: schudnij, jeśli potrzebujesz.
-
3
Jaki wpływ ma dieta?
Prof. Dr. med. Eberhard Windler
Osoby dotknięte chorobą często nie są świadome, jak ważny jest ich styl życia! Zdrowa dieta jest bardzo skuteczna: dieta w przeważającej mierze wegetariańska nie tylko wpływa na znane czynniki ryzyka, ale również ma swój korzystny wpływ na naczynia krwionośne. Ci, którzy następnie ćwiczą codziennie, rzucają palenie i unikają niedocenianego czynnika stresu, robią dużo dla siebie i swojego serca.
-
Prof. Dr. med. Eberharda Windlera,
Specjalista chorób wewnętrznych i endokrynologiiJako współdyrektor Centrum Prewencji Medycznej w Hamburgu (MPCH), prof. Windler udziela porad w zakresie profilaktyki stwardnienia tętnic (miażdżycy) i późniejszych chorób.
W ten sposób możesz stwierdzić, czy masz zawał serca
Klasycznym objawem zawału serca („atak serca”) jest nagły, silny ból w klatce piersiowej, w przedniej lewej części klatki piersiowej lub za mostkiem. Ból może być uciskany, przeszywający lub palący. Według Niemieckiej Fundacji Serca trwają co najmniej pięć minut. Czasami promieniują również na inne obszary ciała. Ból w ramieniu (zwłaszcza po lewej), w górnej części brzucha, plecach, ramieniu lub szczęce może być sygnałem ostrzegawczym przed zawałem serca.
Inne typowe objawy zawału serca to:
- Uczucie niepokoju lub ucisku: Osoby dotknięte chorobą często opisują to silne uczucie ucisku jako „jakby słoń stał na mojej klatce piersiowej”.
- Niepokój aż do strachu przed śmiercią: Silnemu lękowi często towarzyszy zimny pot, ziemista cera i zimna skóra.
- Nagła ciężka duszność, utrata przytomności lub silne zawroty głowy: Te niespecyficzne objawy mogą mieć wiele przyczyn, w tym zawał serca. Częściej występują u kobiet.
- Nudności i wymioty: Te objawy, które występują w wielu chorobach, są również możliwymi objawami zawału serca, zwłaszcza u kobiet. Jest to szczególnie prawdziwe, jeśli osoby dotknięte chorobą nie doświadczyły wcześniej takich skarg w tym zakresie.
Oznaki zawału serca zależą również od dotkniętej tętnicy wieńcowej. Na przykład zablokowanie prawej tętnicy wieńcowej często prowadzi do tzw. zawału ściany tylnej. Częściej powodują dyskomfort w górnej części brzucha. Jeśli natomiast lewa tętnica wieńcowa jest zablokowana, dochodzi do zawału ściany przedniej. Tutaj ból jest bardziej zlokalizowany w okolicy klatki piersiowej.
Typowe objawy zawału serca
W niektórych przypadkach zawał serca jest bezbolesny. Taki „cichy zawał” występuje szczególnie często u pacjentów z cukrzycą (cukrzycą) oraz u osób starszych.
Odmienne objawy zawału serca u kobiet
Opisane powyżej objawy nie zawsze pojawiają się w zawale serca. Kobiety często mają różne objawy. Podczas gdy większość dotkniętych chorobą mężczyzn odczuwa klasyczny ból w klatce piersiowej, występuje on tylko u około jednej trzeciej kobiet. Ponadto pacjenci częściej zgłaszają uczucie ucisku lub ucisku w klatce piersiowej zamiast silnego bólu w klatce piersiowej.
Ponadto niespecyficzne dolegliwości są znacznie częściej oznaką zawału serca u kobiet. Należą do nich duszność, nudności i wymioty oraz dyskomfort w górnej części brzucha.
Takie skargi często nie są od razu rozpoznawane jako objawy zawału serca i nie są traktowane poważnie. Dlatego kobiety z zawałem przychodzą do kliniki średnio godzinę później niż chorzy mężczyźni (licząc od pierwszych oznak zawału). Jednak szybka opieka medyczna jest niezbędna.
Zawał serca: zwiastuny
Wiele ataków serca pojawia się „niespodziewanie”. Wcześniej nie było dowodów na to, że tętnica wieńcowa była zagrożona okluzją.
W pozostałych przypadkach znaki zwiastują zawał serca. Wielu pacjentów cierpiało (niezauważone) na chorobę wieńcową (CHD) kilkadziesiąt lat wcześniej. Naczynia wieńcowe stają się coraz węższe z powodu „wapnienia” (miażdżycy). To w coraz większym stopniu wpływa na przepływ krwi do mięśnia sercowego. Można to rozpoznać na przykład po fakcie, że ból w klatce piersiowej i/lub duszność występują podczas wysiłku fizycznego lub podniecenia emocjonalnego. Po zakończeniu ćwiczenia objawy znikają ponownie w ciągu kilku minut.
Lekarze mówią o „ucisku w klatce piersiowej” (dławica piersiowa). W każdej chwili może dojść do zawału serca. Jest to szczególnie ważne, gdy zwiększa się czas trwania i intensywność ataków dusznicy bolesnej. Szczególna ostrożność jest również wymagana, jeśli ból w klatce piersiowej i/lub duszność występują nawet przy najmniejszym stresie lub nawet w spoczynku. To poważne zwiastuny zbliżającego się zawału serca. W takich przypadkach natychmiast wezwij lekarza pogotowia!
Zawał serca: przyczyny i czynniki ryzyka
Zawał serca zwykle wynika z zakrzepu krwi blokującego tętnicę wieńcową. Sercowe naczynia czaszkowe to naczynia, które zaopatrują mięsień sercowy w krew i tlen. Przez większość czasu ta tętnica została już zwężona przez złogi (blaszki) na wewnętrznej ścianie. Składają się z tłuszczów i wapna. Takie stwardnienie tętnic (miażdżyca) w obszarze tętnic wieńcowych nazywa się chorobą wieńcową (CHD).
Płytki mogą pękać i pękać. Następnie płytki krwi (trombocyty) natychmiast gromadzą się, aby zamknąć pęknięcia. Powoduje to uwolnienie substancji przekaźnikowych, które przyciągają więcej płytek krwi - tworzy się skrzep krwi (skrzeplina). Jeśli skrzep całkowicie zablokuje dane naczynie, dochodzi do zawału serca: mięsień sercowy, zaopatrywany głównie przez to naczynie wieńcowe, nie otrzymuje już wystarczającej ilości tlenu. Może wtedy umrzeć w ciągu kilku godzin. W najgorszym przypadku pacjent umiera na zawał serca (ostra śmierć sercowa).
Tak się dzieje z zawałem serca
Za główną przyczynę zawału mięśnia sercowego uważa się chorobę wieńcową. Inne przyczyny zawału mięśnia sercowego są bardzo rzadkie, na przykład skurcze (skurcze) tętnic wieńcowych.
Czynniki ryzyka zawału serca
Niektóre czynniki nie są bezpośrednią przyczyną zawału mięśnia sercowego, ale zwiększają ryzyko zawału serca. Należą do nich przede wszystkim te czynniki ryzyka, które sprzyjają opisanym powyżej złogom na wewnętrznej ścianie tętnic wieńcowych (miażdżyca).
Na niektóre z tych czynników ryzyka nie można wpływać. Należą do nich na przykład starszy wiek i płeć męska. Jednak bardzo dobrze można coś zrobić przeciwko innym czynnikom ryzyka: na przykład przeciwko otyłości i diecie wysokotłuszczowej. Ogólnie obowiązuje następująca zasada: Im więcej czynników ryzyka wymienionych poniżej ma dana osoba, tym większe jest jej ryzyko zawału serca.
Płeć męska: hormony płciowe najwyraźniej mają wpływ na ryzyko zawału serca. Ponieważ kobiety przed menopauzą mają mniejsze ryzyko zawału serca niż mężczyźni; są wtedy lepiej chronione przez żeńskie hormony płciowe, takie jak estrogeny.
Predyspozycje genetyczne: W niektórych rodzinach choroby układu krążenia występują częściej – geny wydają się odgrywać rolę w rozwoju zawału serca. Tak więc ryzyko zawału serca jest do pewnego stopnia dziedziczne.
Podeszły wiek: Stopień stwardnienia tętnic wzrasta wraz z wiekiem. Zwiększa to również ryzyko zawału serca.
Dieta: Pokarmy wysokotłuszczowe i wysokoenergetyczne prowadzą do otyłości i wysokiego poziomu cholesterolu. Oba te czynniki sprzyjają stwardnieniu tętnic, a tym samym chorobie wieńcowej – najczęstszej przyczynie zawałów serca.
Otyłość: Na ogół niezdrowe jest wkładanie zbyt dużej ilości kilogramów na wagę. Jest to jeszcze bardziej prawdziwe, jeśli nadwaga koncentruje się na brzuchu (zamiast bioder lub ud): Tłuszcz brzuszny wytwarza hormony i substancje przekaźnikowe, które zwiększają ryzyko chorób sercowo-naczyniowych, takich jak między innymi choroba wieńcowa i zawał serca.
Brak ruchu: Odpowiednie ćwiczenia mają wiele pozytywnych skutków dla zdrowia. Jeden z nich: Regularna aktywność fizyczna zapobiega stwardnieniu tętnic i chorobie wieńcowej poprzez obniżenie ciśnienia krwi i poprawę poziomu cholesterolu. Te ochronne efekty nie dotyczą osób, które nie lubią ćwiczeń fizycznych.
Palenie: Substancje z dymu tytoniowego sprzyjają tworzeniu się niestabilnych płytek, które mogą łatwo pękać. Ponadto, kiedy palisz każdy papieros, naczynia krwionośne, w tym tętnice wieńcowe, zwężają się. Większość osób, które mają zawał serca przed 55 rokiem życia, to palacze.
Wysokie ciśnienie krwi: Stale wysokie wartości ciśnienia krwi bezpośrednio uszkadzają wewnętrzne ściany naczyń krwionośnych. Sprzyja to odkładaniu się złogów na ścianach (miażdżyca), a tym samym chorobie wieńcowej serca.
Podwyższony poziom cholesterolu: wysoki poziom LDL i niski poziom HDL również sprzyjają gromadzeniu się płytki nazębnej.
Cukrzyca: W cukrzycy poziom cukru we krwi jest nienormalnie wysoki. Na dłuższą metę uszkadza to naczynia krwionośne - czynnik ryzyka miażdżycy i choroby wieńcowej serca.
Kontrowersyjne jest to, czy podwyższona wartość budulca białka (aminokwasu) homocysteiny stanowi również czynnik ryzyka zawału serca.
Zawał serca: leczenie
Zawał serca: pierwsza pomoc
Oto jak powinieneś udzielić pierwszej pomocy w przypadku zawału serca:
- Zadzwoń do lekarza pogotowia (tel. 112) przy najmniejszym podejrzeniu zawału serca!
- Ustaw pacjenta z uniesioną górną częścią ciała, na przykład opierając go o ścianę.
- Otwórz obcisłe ubrania, takie jak kołnierzyk i krawat.
- Uspokój pacjenta i poproś go, aby oddychał spokojnie i głęboko.
- Nie zostawiaj pacjenta samego!
Jeśli pacjent traci przytomność, nie można rozpoznać oddechu ani wyczuć tętna, wówczas dochodzi do zatrzymania krążenia. Następnie trzeba działać szybko i reanimować (reanimować) pacjenta: Wykonaj masaż ciśnieniowy serca lub - jeśli jesteś do tego przyzwyczajony - naprzemiennie masaż ciśnieniowy serca i resuscytację usta-usta (naprzemiennie naciskaj 30 razy i dwa razy wentyluj). Kontynuuj resuscytację do przybycia służb ratunkowych lub do powrotu samodzielnego oddychania pacjenta.
Zawał serca: co robi lekarz pogotowia?
Lekarz pogotowia lub ratownik medyczny niezwłocznie sprawdzi najważniejsze parametry pacjenta, takie jak poziom przytomności, puls i oddech. Podłącza również pacjenta do EKG lub monitora, aby monitorować tętno, rytm serca, saturację i ciśnienie krwi. EKG jest bardzo ważne dla dokładnej diagnozy zawału serca. Można go wykorzystać do określenia, czy jest to tzw. zawał serca z uniesieniem odcinka ST (zawał z uniesieniem odcinka ST, STEMI) czy zawał serca bez uniesienia (zawał mięśnia sercowego bez uniesienia odcinka ST, NSTEMI). To rozróżnienie jest ważne przy wyborze terapii doraźnej (patrz niżej).
W przypadku zbyt niskiego nasycenia tlenem, duszności lub ostrej niewydolności serca pacjentowi dostarczany jest tlen przez zgłębnik nosowo-żołądkowy.
Dostęp jest również zapewniony przez żyłę, dzięki czemu pacjent może szybko podać potrzebne leki. Mogą to być na przykład diazepam na silny lęk i morfina na ból. Ważne są również składniki aktywne (takie jak kwas acetylosalicylowy), które zapobiegają powiększaniu się zakrzepu krwi w tętnicy wieńcowej lub dalszemu tworzeniu się zakrzepów.
Lekarz pogotowia podaje pacjentowi również azotany, zwykle w postaci aerozolu doustnego. Rozszerzają one naczynia krwionośne, zmniejszają zapotrzebowanie serca na tlen i zmniejszają ból. Jednak azotany nie poprawiają rokowania w zawale mięśnia sercowego.
W przypadku zatrzymania akcji serca podczas transportu do szpitala, lekarz ratunkowy lub ratownik medyczny niezwłocznie rozpoczyna resuscytację za pomocą defibrylatora.
Więcej terapii zawału serca
Dalsze leczenie zawału serca zależy w dużej mierze od tego, czy jest to zawał serca z uniesieniem odcinka ST (STEMI) czy zawał serca bez uniesienia odcinka ST (NSTEMI) (patrz poniżej: „Zawał serca: badania i diagnoza”):
- STEMI: Leczeniem pierwszego wyboru u tych pacjentów jest ostre PTCA. Oznacza to, że zwężone naczynie sercowe jest poszerzane balonem (poszerzenie balonikiem) i utrzymywane w stanie otwartym przez wprowadzenie stentu. W razie potrzeby w STEMI przeprowadza się terapię lizową (podawanie leków rozpuszczających skrzep krwi w naczyniu serca). W pewnych okolicznościach w dalszym przebiegu może być konieczna operacja obejścia.
- NSTEMI: Korzyści z natychmiastowego rozszerzenia balonu (ostre PTCA) nie zostały tutaj udowodnione. Terapia lizą również nie jest wskazana. Zamiast tego osoby dotknięte chorobą otrzymują leki natychmiast po postawieniu diagnozy, na przykład przeciwko (dalszemu) tworzeniu się skrzepów (takich jak kwas acetylosalicylowy). Ponadto badanie cewnika sercowego może być przydatne do określenia stopnia uszkodzenia mięśnia sercowego. Powinien być wykonany w ciągu dwóch do 72 godzin, w zależności od profilu ryzyka pacjenta. Dalsze postępowanie terapeutyczne uzależnione jest od wyniku badania (np. dalsze leczenie farmakologiczne, rozszerzenie balonu i założenie stentu, operacja pomostowania).
Różne opcje leczenia zawałów serca opisano bardziej szczegółowo poniżej.
Terapia zawału serca: ostry PTCA
W przypadku zawału serca z uniesieniem odcinka ST (STEMI) leczeniem pierwszego wyboru jest tzw. ostra PTCA (przezskórna przezluminalna angioplastyka wieńcowa). Cewnik sercowy jest natychmiast wprowadzany w celu rozszerzenia zablokowanego naczynia za pomocą balonu. Nazywa się to dylatacją balonową. Następnie w przypadku zawału serca często wszczepia się stent: jest to mały metalowy stent, który ma utrzymywać otwarte naczynie krwionośne. Często stosuje się stenty pokryte lekiem przeciwzakrzepowym. W tym momencie zapobiega ponownemu tworzeniu się zakrzepów krwi.
W większości przypadków ostre PTCA może ponownie otworzyć zablokowane naczynie krwionośne po zawale serca. Aby to zrobić, należy to zrobić w ciągu 60 do 90 minut od wystąpienia bólu.
Jednak taka operacja nie jest dostępna od razu dla wszystkich pacjentów ze STEMI, ponieważ nie w każdej klinice są miejsca na cewniki sercowe. Jeśli pacjent z zawałem serca nie może zostać przewieziony do szpitala, gdzie ostre PTCA jest możliwe w ciągu 120 minut, powinien zamiast tego otrzymać lizę (patrz poniżej) w ciągu 30 minut. Następnie powinien zostać przeniesiony do ośrodka kardiologicznego na ostry PTCA w ciągu najbliższych trzech do 24 godzin.
Terapia zawału serca: liza
Terapia lizą (leczenie trombolizy) jest opcją dla pacjentów z zawałem mięśnia sercowego z uniesieniem odcinka ST (STEMI). Zakrzep krwi, który wywołał atak serca, jest rozpuszczany przez leki (liza). W tym celu lekarz wstrzykuje pacjentowi żyłę, która albo bezpośrednio rozkłada skrzeplinę, albo aktywuje własne enzymy rozkładające organizm (plazminogen), które z kolei rozpuszczają skrzep krwi.
Szansa na ponowne otwarcie tętnicy wieńcowej jest największa wkrótce po zawale serca. Czasami lekarz pogotowia rozpoczyna lizę jeszcze przed przybyciem pacjenta do szpitala.
Lizę można przeprowadzić maksymalnie do dwunastu godzin po zawale serca. Po tym czasie skrzep krwi nie będzie już prawidłowo rozpuszczał się, a skutki uboczne leczenia będą przeważać.
Skutki uboczne: Leki lizujące podawane po zawale serca silnie hamują krzepnięcie krwi własnej organizmu - nie tylko w sercu, ale w całym ciele. W związku z tym jako powikłanie może wystąpić poważne krwawienie. Do tej pory niewykryte źródła krwawienia, takie jak wrzody żołądka lub malformacje naczyniowe (tętniaki), mogą zostać aktywowane i zacząć krwawić. Jednym z najpoważniejszych skutków ubocznych jest krwotok mózgowy.
Terapia zawału serca: leki
W przypadku zawału serca lekarz zazwyczaj przepisuje pacjentowi leki. Niektóre z nich muszą być brane na stałe. To, jakie substancje czynne są przepisywane pacjentowi i jak długo musi je przyjmować, zależy od indywidualnego profilu ryzyka. Typowe leki dla pacjentów z zawałem serca to:
- Kwas acetylosalicylowy (ASA): Substancja czynna ASA jest tak zwanym inhibitorem agregacji płytek. Oznacza to, że zapobiega sklejaniu się płytek krwi. W ostrym zawale serca zapobiega to powiększaniu się zakrzepu krwi w zaatakowanej tętnicy wieńcowej (lub powstawaniu nowych zakrzepów). Nawet lekarz pogotowia wstrzykuje pacjentowi ASA, ponieważ wczesne leczenie poprawia rokowanie.
- Inne leki przeciwpłytkowe: Niektórzy pacjenci z zawałem serca otrzymują również klopidogrel, prasugrel lub inne leki przeciwpłytkowe.
- Beta-blokery: obniżają ciśnienie krwi, spowalniają bicie serca i odciążają serce. Jeśli zostaną podane wcześnie, możesz zmniejszyć rozmiar zawału serca i zapobiec zagrażającym życiu arytmiom (migotanie komór). Nawet lekarz pogotowia może podać pacjentowi beta-blokery.
- Inhibitory ACE: leki te rozszerzają naczynia krwionośne, obniżają ciśnienie krwi i łagodzą serce. Obniżają ryzyko śmierci u pacjentów z zawałem serca.
- Leki obniżające poziom cholesterolu: tak zwane statyny obniżają wysoki poziom „złego” cholesterolu LDL. Może to zmniejszyć ryzyko kolejnego zawału serca.
W przypadku zawału serca bez uniesienia odcinka ST (NSTEMI) leczenie farmakologiczne zazwyczaj rozpoczyna się natychmiast po postawieniu diagnozy. Pacjenci otrzymują inhibitory agregacji płytek krwi (takie jak kwas acetylosalicylowy, prasugrel), antykoagulanty (takie jak fondaparynuks) oraz leki zapobiegające zmniejszeniu przepływu krwi (beta-blokery). Czasami w przypadku NSTEMI wystarcza terapia lekowa. Jednak mogą być również konieczne dalsze środki terapeutyczne (takie jak rozszerzenie balonu lub operacja pomostowania).
Terapia zawału serca: operacja pomostowania
U niektórych pacjentów z zawałem serca tętnice wieńcowe są tak zmienione, że konieczna jest operacja pomostowania: W znieczuleniu ogólnym chirurg najpierw usuwa tętnicę w ścianie klatki piersiowej lub powierzchowną żyłę nogi od pacjenta. Następnie używa tego do zniwelowania zwężenia tętnicy wieńcowej.
Zawał serca: badania i diagnoza
Pilne podejrzenie zawału serca wynika z dolegliwości pacjenta. Ale znaki nie zawsze są jasne. Dlatego konieczne są różne badania. Pomagają potwierdzić rozpoznanie zawału mięśnia sercowego i wykluczyć inne choroby, które mogą wywoływać podobne objawy (ból w klatce piersiowej itp.). Obejmuje to na przykład zapalenie osierdzia (zapalenie osierdzia), rozerwanie tętnicy dużego ciała (rozwarstwienie aorty) lub zator tętnicy płucnej.
EKG
Elektrokardiografia (EKG) jest najważniejszą metodą badania podejrzenia zawału serca. Elektrody umieszczane są na klatce piersiowej pacjenta. Rejestrują one wzbudzenie elektryczne w mięśniu sercowym. Charakterystyczne zmiany tej elektrycznej czynności serca wskazują na wielkość i lokalizację zawału. Planując terapię, ważne jest, aby rozróżnić zawał serca z uniesieniem odcinka ST i bez niego:
- Zawał serca z uniesieniem odcinka ST (STEMI): W tej formie zawału serca pewna część krzywej EKG (segment ST) jest podnoszona łukowo. Zawał dotyczy całej ściany serca (przezścienny atak serca).
- Zawał serca bez uniesienia odcinka ST (NSTEMI lub Non-STEMI): W tym zawale ściany wewnętrznej (nieprzezścienny zawał) odcinek ST nie jest uniesiony w EKG. Czasami EKG jest nawet całkowicie normalne, pomimo typowych objawów zawału serca. Rozpoznanie zawału mięśnia sercowego można tu postawić tylko wtedy, gdy we krwi można wykryć pewne „enzymy serca” (patrz poniżej: „Badania krwi”).
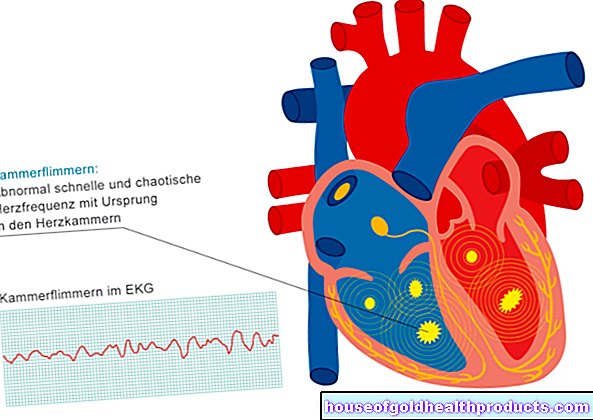
Ponadto za pomocą EKG można również wykryć zawały serca, które nie wywołują objawów (cichy lub cichy zawał serca). W EKG można również zaobserwować zaburzenia rytmu serca. Są to zdecydowanie najczęstsze powikłania niedawnego zawału serca.
Ponadto EKG pomaga odróżnić ostry zawał mięśnia sercowego od zawału serca, który miał miejsce w przeszłości.
Niektóre ataki serca nie pojawiają się na EKG natychmiast po ich wystąpieniu, ale stają się widoczne dopiero po kilku godzinach. Dlatego w przypadku podejrzenia zawału serca wykonuje się kilka badań EKG w kilkugodzinnych odstępach.
USG serca (echokardiografia)
Jeśli EKG nie wykazuje typowych zmian, chociaż objawy sugerują zawał serca, pomocne może być badanie USG serca przez klatkę piersiową. Terminem technicznym tego badania jest „echokardiografia przezklatkowa”. Lekarz może tu wykryć zaburzenia ruchu ściany mięśnia sercowego. Ponieważ jeśli przepływ krwi zostanie przerwany przez zawał, dany odcinek serca nie porusza się już normalnie.
Badanie krwi
Komórki mięśnia sercowego, które giną w zawale serca, uwalniają określone enzymy. W przypadku zawału serca wzrasta ich stężenie we krwi. Białka te, znane również jako biomarkery, obejmują troponinę T, troponinę I, mioglobinę i kinazę kreatynową (CK-MB). Jednak w przypadku klasycznych testów stosowanych do tego celu, stężenie enzymów we krwi wzrasta mierzalnie najwcześniej około trzech godzin po zawale serca. Nowsze, wysoce dopracowane procedury mogą przyspieszyć diagnostykę.
Cewnik sercowy
Badanie cewnikowe serca ujawnia, która tętnica wieńcowa jest zamknięta i czy inne naczynia są zwężone. Za pomocą tego badania można również ocenić funkcję mięśnia sercowego i zastawek serca.
W ramach badania przez cewnik sercowy lekarz wprowadza wąską, elastyczną plastikową rurkę do tętnicy kończynowej (tętnicy udowej) i przepycha ją pod prąd do serca. W ramach badania zwykle wykonuje się koronarografię, tzn. przez cewnik wstrzykuje się środek kontrastowy, aby naczynia wieńcowe można było zobaczyć na zdjęciu rentgenowskim.
Podczas badania przez cewnik serca można również natychmiast ponownie otworzyć zamkniętą tętnicę wieńcową: lekarz zakłada mały balonik na cewnik. Jest wypełniony płynem w miejscu niedrożności naczyń, co powoduje rozszerzenie zwężenia (poszerzenie balonu lub PTCA: patrz wyżej). Następnie lekarz zwykle umieszcza w naczyniu małą metalową ramę jako podporę naczyniową (stent), aby utrzymać je otwarte.
Operacja stentu na zawał serca
Ćwicz po zawale serca
Zawał serca zmniejsza rzut serca pacjenta, a tym samym jego siłę i wytrzymałość. Codzienne czynności szybko stają się stresem fizycznym: tkanka mięśnia sercowego, która zmarła w wyniku zawału serca, ulega bliznom. Dlatego reszta tkanki musi działać samodzielnie. Powolny, ciągły trening ponownie wzmacnia chore serce. Sport jest więc ważnym elementem terapii po zawale serca.
Jednak aktywność fizyczna ma również pozytywny wpływ na inne funkcje organizmu. Ona
- poprawia dotlenienie organizmu
- obniża ciśnienie krwi
- reguluje poziom cukru i lipidów we krwi
- przeciwdziała procesom zapalnym
- promuje zdrową masę ciała
- redukuje zbędne złogi tłuszczu
- rozkłada hormony stresu
Uwaga: Trening po zawale serca powinien odbywać się wyłącznie po uprzedniej konsultacji z lekarzem prowadzącym. Zalecany jest udział w grupie sportów kardiologicznych.
Badania wykazały, że ćwiczenia nie tylko pomagają zapobiegać zawałowi serca w okresie poprzedzającym atak serca. Trening ma również pozytywny wpływ po zawale serca. Każdy, kto staje się lub pozostaje aktywny po zawale serca, znacznie zwiększa swoje szanse na przeżycie. To wynik szwedzkiego badania z udziałem ponad 22 000 pacjentów z zawałem serca.
Rozpoczęcie treningu po zawale serca
Po zawale serca (STEMI i NSTEMI) badania naukowe zalecają wczesne rozpoczęcie treningu – już siedem dni po zawale serca. Ta wczesna mobilizacja wspomaga proces gojenia i pomaga pacjentowi szybciej wrócić do codziennego życia.
Po operacji poszerzenia tętnic wieńcowych (przezskórna angioplastyka wieńcowa, PTCA) pacjent może rozpocząć indywidualny program sportowy już czwartego dnia po operacji. Dotyczy to jednak tylko operacji bez komplikacji. Szkolenie powinno jednak odbywać się wyłącznie pod nadzorem lekarskim lub terapeutycznym.
Po operacji bypassu osoba dotknięta chorobą może rozpocząć wczesną mobilizację już 24 do 48 godzin później. Jednak w ciągu pierwszych kilku tygodni po obejściu należy spodziewać się ograniczeń. Trening należy rozpocząć od delikatnych ćwiczeń. Należy unikać obciążeń podpierających, rozciągających i naciskowych przez co najmniej sześć tygodni. Ucisk na klatkę piersiową również nie jest wskazany w pierwszych tygodniach po zabiegu. Nie powinno być gwałtownych ruchów. Jeśli zabieg został wykonany w sposób małoinwazyjny, czas ten może być krótszy.
Jak często trenujesz?
Pacjenci powinni ćwiczyć co najmniej dwa razy w tygodniu tuż po zawale serca – niezależnie od nasilenia zawału. Ważne jest, aby pacjent na początku ostrożnie rozpoczął trening. Stopniowo zwiększaj intensywność i czas trwania treningu.
Cztery do pięciu razy w tygodniu po 30 minut umiarkowanego treningu wytrzymałościowego zaleca się pacjentom kardiologicznym.
Odpowiednie ćwiczenia po zawale serca
Aby trenować układ sercowo-naczyniowy i optymalnie wspierać regenerację po zawale serca, szczególnie odpowiednie są sporty wytrzymałościowe. Ale trening siłowy i ćwiczenia mobilizujące i poprawiające elastyczność są również budulcem sportów kardio.
Umiarkowany trening wytrzymałościowy
Odpowiednie sporty po zawale serca to tak zwane sporty wytrzymałościowe. Są przedmiotem sportów kardiochirurgicznych, ponieważ poprawiają pracę układu krążenia i pomagają osiągnąć wyższy poziom stresu bez dyskomfortu.
Zgodnie z zaleceniem Niemieckiego Towarzystwa Prewencji i Rehabilitacji Chorób Układu Krążenia pacjenci kardiologiczni powinni wykonywać co najmniej 30 minut umiarkowanego treningu wytrzymałościowego cztery do pięciu razy w tygodniu.
Po zawale wystarczy chodzić z prędkością około 5 km/h przez dziesięć minut dziennie, aby poprawić stan zdrowia. Alternatywnie, jeśli tempo jest zbyt szybkie, osoby dotknięte chorobą mogą chodzić powoli przez 15 do 20 minut.
Odpowiedni trening wytrzymałościowy po zawale serca to np.:
- (szybkie) chodzenie
- Chodzenie po miękkiej macie / w piasku
- Pieszy
- Nordic walking
- Biegi narciarskie
- (Krok) aerobik
- Rowery rowerowe lub rowery treningowe
- wioślarstwo
- Wchodzenie po schodach (np. na stepperze)
Ważne jest, aby pacjenci kardiologiczni na początku wybierali krótkie fazy ćwiczeń, trwające od pięciu do maksymalnie dziesięciu minut. Czas trwania ćwiczenia jest następnie powoli wydłużany z czasem
Bieganie po zawale serca
Chodzenie, bieganie, spacery i jogging to najłatwiejsze sposoby na trenowanie krążenia po zawale serca. Jednak ważne jest, aby zwracać uwagę na intensywność treningu. Lekarz prowadzący określa z wyprzedzeniem wydolność i nośność serca za pomocą EKG wysiłkowego. Na tej podstawie rekomenduje pacjentowi indywidualny wysiłek treningowy.
Uwaga: Docelowa strefa treningu dla pacjentów kardiologicznych to 40 do 85% VO2max. VO2max opisuje maksymalną ilość tlenu, jaką organizm może wchłonąć podczas maksymalnego wysiłku. Tętno powinno wynosić od 60 do 90 procent podczas treningu wytrzymałościowego.
Pacjenci z zawałem serca powinni początkowo unikać zawodów. Uczestnictwo w sportach wyczynowych lub wyczynowych powinno odbywać się wyłącznie w porozumieniu z lekarzem prowadzącym.
Jazda na rowerze po zawale serca
Jazda na rowerze po zawale serca lub treningu na ergometrze jest szczególnie odpowiednia dla pacjentów z nadwagą lub dla osób z dolegliwościami ortopedycznymi. Osoba zainteresowana nie musi sama dźwigać ciężaru ciała. To jest łagodne dla stawów. Ergometr ma tę dodatkową zaletę, że pacjent może mierzyć puls podczas ćwiczeń. Dzięki temu może optymalnie kontrolować intensywność treningu.
Trening siłowy dla pacjentów kardiologicznych
Ćwiczenia wzmacniające promują budowę i siłę mięśni. Masa mięśniowa zużywa więcej energii niż tłuszcz w spoczynku i pomaga w walce z dodatkowymi kilogramami. Wykonywane sumiennie pod fachowym okiem ćwiczenia siłowe nie stwarzają ponadprzeciętnego ryzyka dla pacjentów kardiologicznych.
Aby uniknąć szczytów ciśnienia krwi, ważne jest unikanie oddychania pod ciśnieniem podczas wysiłku. Ponadto sportowiec powinien jak najbardziej rozluźnić mięśnie między powtórzeniami.
Delikatne ćwiczenia dla pacjentów z sercem budujące mięśnie w górnej części ciała to na przykład:
- Wzmocnienie mięśni klatki piersiowej: Usiądź prosto na krześle i złóż dłonie przed klatką piersiową. Utrzymaj napięcie przez kilka sekund. Następnie puść i zrelaksuj się. Powtórz kilka razy.
- Wzmocnienie ramion: Usiądź prosto na krześle i złóż ręce przed klatką piersiową. Lewa ręka ciągnie w lewo, prawa ręka w prawo. Przytrzymaj pociąg przez kilka sekund, a następnie całkowicie się zrelaksuj.
- Wzmocnienie ramion: Stań na wyciągnięcie ręki przed ścianą i połóż dłonie na ścianie mniej więcej na wysokości ramion. Zegnij ramiona i wykonuj „pompki” stojąc. Dziesięć do 15 powtórzeń.Intensywność wzrasta wraz z oddalaniem się od ściany.
Ćwicz nogi szczególnie delikatnie dzięki tym ćwiczeniom:
- Wzmocnienie mięśni odwodzących (prostowników): Usiądź prosto na krześle z rękami na zewnątrz ud, jak najbliżej kolana. Teraz naciśnij dłonią zewnętrzną część nóg, nogi dociśnij do dłoni. Utrzymaj nacisk przez kilka sekund, a następnie zrelaksuj się.
- Wzmocnienie przywodzicieli (mięśni zginaczy): Usiądź prosto na krześle z rękami między kolanami. Teraz wypchnij rękami na zewnątrz, nogi pracują na dłoniach. Utrzymaj napięcie przez kilka sekund, a następnie całkowicie się zrelaksuj.
Wykonując jakiekolwiek ćwiczenia wzmacniające, upewnij się, że oddychasz komfortowo.
Grupy sportowe kardiologiczne
Po zawale serca zalecany jest udział w grupie ćwiczeń kardiologicznych. Pacjenci trenują razem z innymi chorymi pod fachowym nadzorem. Wszystkie ćwiczenia dostosowane są do potrzeb chorego na serce.
W grupach sportów kardiologicznych często przeprowadza się trening obwodów lekkich. Na przykład uczestnicy ukończą osiem różnych stacji. W zależności od wybranych ćwiczeń promuje to jednocześnie wytrzymałość, siłę, elastyczność i koordynację. Po minucie ćwiczeń następuje 45-sekundowa przerwa. Następnie zawodnicy obracają się do następnej stacji. W zależności od indywidualnej kondycji odbywają się jedna lub dwie rundy.
Różne podejścia do zabawy są również prowadzone w grupach sportów kardiologicznych. Na przykład badminton, ćwiczenia z Theraband lub ćwiczenia z piłką są zintegrowane z treningiem.
Zawał serca: przebieg choroby i rokowanie
Dwa możliwe powikłania są szczególnie decydujące o ostrym rokowaniu po ostrym zawale mięśnia sercowego - zaburzenia rytmu serca (zwłaszcza migotanie komór) oraz brak pompowania mięśnia sercowego (wstrząs kardiogenny). Pacjenci mogą umrzeć z powodu takich komplikacji.
Odległe rokowanie po ostrym zawale serca zależy między innymi od odpowiedzi na następujące pytania:
- Czy u pacjenta rozwija się niewydolność serca (patrz poniżej: Konsekwencje)?
- Czy czynniki ryzyka kolejnego zawału serca (wysokie ciśnienie krwi, wysoki poziom cholesterolu itp.) można zmniejszyć lub całkowicie wyeliminować?
- Jak konsekwentnie pacjent przestrzega zdrowego stylu życia? Należą do nich na przykład regularne ćwiczenia, zdrowa dieta serca, zaprzestanie palenia, zmniejszenie nadwagi oraz unikanie stresu i napięcia.
- Czy choroba tętnic wieńcowych (zwapnienie naczyń) postępuje?
Statystycznie pięć do dziesięciu procent pacjentów z zawałem serca umiera z powodu nagłej śmierci sercowej w ciągu następnych dwóch lat po wypisaniu ze szpitala. Szczególnie zagrożeni są pacjenci w wieku powyżej 75 lat.
Zawał serca: kontynuacja leczenia
Kontynuacja leczenia jest bardzo ważna dla prognozowania zawału serca. Już w pierwszych dniach po zawale serca pacjenci rozpoczynają fizjoterapię i ćwiczenia oddechowe. Aktywność fizyczna przywraca krążenie i zapobiega dalszej okluzji naczyń.
Kilka tygodni po zawale serca pacjenci mogą rozpocząć ćwiczenia sercowo-naczyniowe. Ale to nie jest sport wyczynowy! Polecane sporty to piesze wędrówki, lekki jogging, jazda na rowerze i pływanie. Osoby dotknięte chorobą powinny omówić z lekarzem indywidualny program treningowy. Możesz także dołączyć do grupy sportów kardiologicznych: Trening z innymi pacjentami kardiologicznymi może być świetną zabawą i motywacją.
Większość pacjentów z zawałem serca po wypisaniu ze szpitala spędza trochę czasu w oddziale rehabilitacyjnym. Tam uczą się zmieniać swoje życie w taki sposób, aby zmniejszyć ryzyko kolejnego zawału serca.
Jak wspomniano powyżej, czynniki ryzyka (odnowionego) zawału serca, takie jak wysokie ciśnienie krwi, wysoki poziom cholesterolu, otyłość lub cukrzyca, powinny być maksymalnie zredukowane. Oznacza to, że pacjenci stosują się do terapii zaleconej przez lekarza, na przykład sumiennie przyjmują leki przeciwnadciśnieniowe. Ważne są również regularne wizyty kontrolne u lekarza. W ten sposób możesz wcześnie zidentyfikować wszelkie problemy i odpowiednio wcześnie podjąć środki zaradcze.
Zawał serca: konsekwencje
Dla wielu osób atak serca ma konsekwencje, które mogą zmienić ich życie. Z jednej strony obejmuje to krótkoterminowe konsekwencje, takie jak arytmie serca. Mogą przybierać postać migotania przedsionków lub zagrażającego życiu migotania komór.
Długofalowe konsekwencje są również możliwe po zawale serca. Na przykład niektórzy pacjenci cierpią na depresję. Może również rozwinąć się przewlekła niewydolność serca (niewydolność serca): tkanka mięśnia sercowego, która zmarła z powodu zawału, zostaje zastąpiona tkanką bliznowatą, która upośledza pracę serca.
Leczenie rehabilitacyjne i zdrowy tryb życia pomagają zapobiegać takim powikłaniom i skutkom zawału serca. Więcej na ten temat przeczytasz w artykule Zawał serca – konsekwencje.
Zawał serca: profilaktyka
Możesz zapobiec zawałowi serca poprzez maksymalne zmniejszenie czynników ryzyka stwardnienia naczyń krwionośnych (miażdżycy). To znaczy:
- Nie pal: Ci, którzy powstrzymują się od papierosów itp., mogą znacznie zmniejszyć ryzyko zawału serca. Jednocześnie zmniejsza się również ryzyko innych chorób wtórnych, takich jak udar.
- Zdrowa dieta: dieta zdrowa dla serca to dieta śródziemnomorska składająca się z dużej ilości świeżych owoców i warzyw oraz niewielkiej ilości tłuszczu. Zamiast tłuszczów zwierzęcych (masło, śmietana itp.) preferowane są tłuszcze i oleje roślinne (oliwa, olej rzepakowy, lniany itp.).
- Schudnij: Zaledwie kilka kilogramów mniej ma pozytywny wpływ na Twoje zdrowie. Przy prawidłowej masie ciała można zapobiec zawałom serca i innym chorobom (udar itp.).
- Dużo ruchu: Bądź regularnie aktywny fizycznie. Nie chodzi o sport wyczynowy: nawet półgodzinny spacer każdego dnia jest lepszy niż brak sportu i zmniejsza ryzyko zawału serca. Przyczyniają się do tego również ćwiczenia w życiu codziennym (takie jak wchodzenie po schodach, zakupy na rowerze itp.).
- Leczenie chorób wysokiego ryzyka: Podstawowe choroby, takie jak cukrzyca, nadciśnienie lub wysoki poziom cholesterolu, powinny być leczone optymalnie. Obejmuje to nie tylko regularne stosowanie przepisanych leków. Dzięki zdrowemu trybowi życia (ćwiczenia, zdrowa dieta itp.) każdy pacjent może mieć duży wkład w powodzenie terapii.
- Unikanie stresu: Staraj się unikać przedłużającego się stresu w pracy i życiu osobistym tak bardzo, jak to możliwe. Wykazano, że zmniejsza to ryzyko zawału serca.
Dodatkowe informacje:
Rekomendacje książkowe:
- Nowy początek: atak serca może być końcem lub początkiem (Oliver Gaw, 2016, adeo)
- Urazowy zawał serca: psychologiczne radzenie sobie z chorobą sercowo-naczyniową (Mag Alexander Urtz, Dr. Sebastian Globits, 2017)
Wytyczne:
- Kieszonkowe wytyczne „Terapia ostrego zawału mięśnia sercowego u pacjentów z uniesieniem odcinka ST (STEMI)” (wersja 2017) Niemieckiego Towarzystwa Kardiologicznego – Badania Serca i Układu Krążenia e.V.
- Kieszonkowe wytyczne „Ostry zespół wieńcowy bez uniesienia odcinka ST (NSTE-ACS)” (wersja 2015) Niemieckiego Towarzystwa Kardiologicznego – Badania Serca i Układu Krążenia e.V.
Grupy samopomocy:
Niemiecka Fundacja Serca
www.herzstiftung.de
Tagi.: zapobieganie Choroby narządy