Wysypka pieluszkowa
Florian Tiefenböck studiował medycynę człowieka na LMU Monachium. Dołączył do jako student w marcu 2014 roku i od tego czasu wspiera redakcję artykułami medycznymi.Po uzyskaniu licencji lekarskiej i praktycznej pracy w zakresie chorób wewnętrznych w Szpitalu Uniwersyteckim w Augsburgu, od grudnia 2019 roku jest stałym członkiem zespołu i m.in. dba o medyczną jakość narzędzi
Więcej postów Floriana Tiefenböck Wszystkie treści są sprawdzane przez dziennikarzy medycznych.Wysypka pieluszkowa to wysypka na obszarze pieluszkowym. Zwykle dotyczy niemowląt i małych dzieci. Ale starsze osoby z nietrzymaniem moczu mogą również cierpieć na pieluszkę. W wielu przypadkach skóra jest również atakowana przez grzyby. Wysypce pieluszkowej można zapobiec w prosty sposób. Możesz przeczytać tutaj, jak to działa i jak odpowiednie leczenie odparzeń pieluszkowych może pomóc w walce z bólem pośladków u niemowląt i małych dzieci.
Kody ICD dla tej choroby: Kody ICD to uznane na całym świecie kody diagnoz medycznych. Można je znaleźć np. w pismach lekarskich czy na zaświadczeniach o niezdolności do pracy. L22

Wysypka pieluszkowa: opis
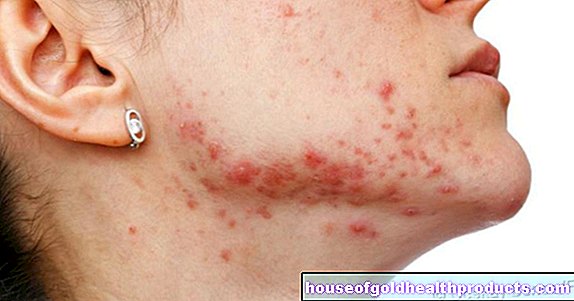
Obolałe dno u niemowląt, małych dzieci lub pacjentów z nietrzymaniem moczu jest znane jako wysypka pieluszkowa. Termin ten ogólnie oznacza stan zapalny skóry w okolicach intymnych i pośladków.
Czasami dotknięty obszar skóry jest również zaatakowany przez grzyby lub bakterie. Zarazki te mogą szczególnie dobrze namnażać się w wilgotnym i ciepłym obszarze pieluchy. Drożdże kolonizują rodzaj Kandyda skóra, w około 75 procentach, jest znacznie bardziej powszechna niż bakterie. Lekarze nazywają infekcję grzybiczą zlokalizowaną w okolicy pieluszkowej jako candidosis genito-glutealis.
W niektórych przypadkach wysypka pieluszkowa może rozprzestrzenić się na sąsiednie obszary skóry (np. uda, plecy, podbrzusze). Lekarze mówią o rozproszonych ogniskach.
Zaczerwienione, obolałe dno u niemowląt jest stosunkowo powszechne. Około dwoje na troje dzieci ma pieluszkę (typu I) przynajmniej raz w życiu, zwykle w pierwszych miesiącach życia dziecka. Starsi ludzie, którzy nie mogą już dłużej trzymać moczu lub stolca w kontrolowany sposób (nietrzymanie moczu lub kału), często noszą pieluchy dla ochrony. Dlatego może również wystąpić w nich pieluszkowa wysypka (typ II).
Wysypka pieluszkowa: objawy
Typowe objawy wysypki pieluszkowej to:
- Rozległe zaczerwienienie skóry (rumień), które zwykle zaczyna się w okolicy odbytu i obejmuje wewnętrzną część ud i brzucha
- Powstawanie drobnych guzków skórnych i łuszczenie
- otwarte, sączące się, obolałe miejsca (często określane jako „bolesność”)
- Ból i swędzenie w okolicy pośladków
- Pieczenie podczas oddawania moczu
- Pieluchy pachną jak amoniak
Ponieważ obolałe pośladki niemowląt są bardzo niewygodne, częściej płaczą i gorzej śpią.
Zakażenie grzybami lub innymi zarazkami
Drożdże mogą rozprzestrzeniać się na obolałe pupę dziecka: grzyb, który zwykle żyje w jelitach Candida albicans może łatwo osadzać się na uszkodzonej skórze i prowadzić do pleśniawki pieluszkowej. W tym przypadku zmiany skórne nie są już ostro odgraniczone, a pojedyncze guzki oraz krosty i pryszcze rozprzestrzeniają się na okolice (np. na udach). Skóra często łuszczy się na krawędzi wysypki.
Rzadziej wysypka pieluszkowa jest zakażeniem bakteriami (takimi jak gronkowce). Typowym objawem tego są pojedyncze krosty, pęcherze lub guzki otoczone przezroczystą czerwoną otoczką - przy pleśniawce pieluszkowe krosty są mniejsze, liczniejsze i mniej wyraźnie obramowane na czerwono. Jeśli u pacjenta wystąpi gorączka, bakterie rozprzestrzeniły się po całym ciele.
W wyniku infekcji mogą czasami pojawić się zmiany skórne na górnej części ciała, twarzy i głowie. Na przykład w badaniach zaobserwowano związek między bakteryjną pieluszką a liszajcem zakaźnym (liszajec zakaźny).
Wysypka pieluszkowa: przyczyny i czynniki ryzyka
Wysypka pieluszkowa może rozwijać się z różnych powodów. Zasadniczo skóra narządów płciowych jest podrażniona głównie przez powtarzający się i długotrwały kontakt ze stolcem i moczem. Powstająca wilgoć i ciepło (okluzja) gromadzi się pod wodoodporną i hermetyczną pieluszką - tworzy się tzw. komora wilgotna. W efekcie wierzchnia warstwa skóry pęcznieje i traci swoją funkcję ochronną.
Czynnik drażniący amoniak
Efekt ten wzmacnia amoniak. Ta chemiczna kombinacja wody i azotu powstaje, gdy mocznik w moczu jest rozkładany (przez enzym ureazę). Amoniak podrażnia skórę wokół pieluchy. Lekko podnosi również pH skóry. W ten sposób skóra traci swój ochronny płaszcz kwasowy. Zwykle zapobiega to rozwojowi niektórych zarazków.
Infekcja grzybicza lub bakteryjna
Patogeny (zwłaszcza grzyby drożdżowe) mogą rozprzestrzeniać się w wilgotnym, ciepłym środowisku pieluchy oraz poprzez upośledzoną funkcję ochronną skóry Candida albicans) rozmnażają się szczególnie łatwo i wnikają w skórę. Tam wywołują reakcje zapalne, a skóra wydaje się zaczerwieniona. Dzieje się to szczególnie łatwo przy osłabionym układzie odpornościowym. Dlatego szczególnie dotknięte są noworodki w pierwszych trzech miesiącach życia – ich układ odpornościowy nie jest jeszcze w pełni rozwinięty.
Produkty do pakowania i pielęgnacji jako czynnik ryzyka
Ponadto istnieje wiele innych czynników ryzyka, które mogą wywołać lub pogorszyć wysypkę pieluszkową. Ciasne pieluchy mogą ocierać się o skórę, podrażniając ją i uszkadzając. W kilku przypadkach osoby dotknięte chorobą nie tolerują niektórych materiałów w pieluszce. Takie reakcje alergiczne są znane jako wyprysk kontaktowy. Dzieci i dorośli mogą również reagować alergicznie na substancje zapachowe lub konserwanty zawarte w niektórych produktach do pielęgnacji skóry lub detergentach i powodować odparzenia pieluszkowe.
Zła higiena
Zła higiena jest głównym czynnikiem powodującym obolałe dno dziecka. Niemowlęta i dorośli noszący spodnie ochronne, które rzadko są owijane lub niedokładnie myte lub suszone, mają zwiększone ryzyko wystąpienia odparzeń pieluszkowych.
Czynnik ryzyka leżący u podstaw chorób
Jeśli dziecko ma obolałe pośladki, zawsze należy brać pod uwagę choroby jelit lub biegunki. Częste i cieknące stolce zwiększają podrażnienie skóry. Ponadto grzybica jelit (kandydoza jelit) zwiększa ryzyko wystąpienia pieluszkowej pieluszkowej infekcji grzybiczej. Skóra nie musi być wcześniej uszkodzona. Sama komora wilgoci w pieluszce wystarcza, aby grzyby rozmnażały się i skolonizowały skórę narządów płciowych i odbytu.
Dodatkowemu zakażeniu skóry patogenami wywołującymi chorobę sprzyjają również różne choroby podstawowe. Należą do nich choroby skóry, takie jak neurodermit (wyprysk atopowy), łuszczyca, wyprysk łojotokowy lub ogólnie sucha skóra. Ale osłabiony układ odpornościowy zwiększa również ryzyko pieluszkowej wysypki.
Badania wykazały również, że niedobór biotyny (witaminy B7, zwłaszcza w jajach, mleku, produktach sojowych, orzechach) sprzyja rozwojowi odparzeń pieluszkowych. To samo dotyczy ważnego pierwiastka śladowego cynku. Zaburzenia wchłaniania, takie jak wrodzone acrodermatitis enteropathica, ale także jednostronne diety zazwyczaj powodują niedobór cynku, a tym samym zwiększają ryzyko pieluszkowej wysypki.
Wysypka pieluszkowa: diagnoza i badanie
Diagnozę wysypki pieluszkowej dokonuje pediatra lub specjalista chorób skóry, dermatolog. Zwykle wystarczy, aby lekarz dokładnie zbadał dotknięte obszary skóry. Klasyczne objawy (zaczerwienienie, krosty, sączenie, łuski) oraz pojawienie się w typowym obszarze skóry (narządy płciowe, pośladki, plecy, podbrzusze, uda) są zwykle wystarczające do rozpoznania pieluszkowego zapalenia skóry.
Dokładne badanie skóry jest również ważne, aby odróżnić pieluszkę od innych chorób. Na przykład wyprysk atopowy (neurodermit, ciemieniucha) pojawia się w kilku przypadkach w okolicy pieluszkowej. Przez większość czasu sączące się, chrupiące zmiany skórne występują przede wszystkim na głowie i tułowiu. Łuszczyca u dzieci dotyka również kilku obszarów skóry i można ją rozpoznać po czerwonawym, łuszczącym się stwardnieniu skóry (płytki nazębne).
Dalsze dochodzenia
Podczas badania fizykalnego lekarz będzie również szukał innych objawów choroby poza obszarem pieluszkowym. Drożdże Candida albicans na przykład często wpływa również na jamę ustną i jelita. W celu określenia dokładnego patogenu lekarz pobiera wymaz z dotkniętego obszaru skóry. Jest to szczególnie konieczne w przypadku ciężkich przebiegów (dodatkowa infekcja bakteryjna) lub gdy zalecona terapia pieluszkowa zawiodła.
W przypadku podejrzenia alergii lekarz przeprowadzi odpowiednie badania. Przede wszystkim obejmuje to test płatkowy. Możliwe substancje wywołujące wysypkę pieluszkową są przyczepiane do zdrowego obszaru skóry za pomocą niektórych plastrów testowych. W przypadku alergii typowa wysypka rozwija się w ciągu 48 godzin. Lekarz może również pobrać krew od pacjenta (np. w celu określenia wartości stanu zapalnego czy zawartości cynku). W przypadku ciężkiej biegunki próbki kału zwykle pomagają wyjaśnić przyczynę.
Wysypka pieluszkowa: leczenie
Jeśli jako przyczynę wykluczono choroby leżące u podstaw, stosuje się następujące środki w celu wyleczenia obolałych pośladków dziecka. Nadają się również do zapobiegania pieluszkom!
Wpuść powietrze na obolałą pupę dziecka!
Stały kontakt z wilgotną pieluszką sprzyja powstawaniu odparzeń pieluszkowych. Dlatego pozwól dziecku kopać, czołgać się lub chodzić bez pieluchy tak często, jak to możliwe. Istniejące wysypki pieluszkowe również szybko goją się na świeżym powietrzu. To samo dotyczy również odparzeń u osób starszych. Na przykład na oddziałach intensywnej terapii zwyczajowo pozostawia się pacjenta przez cały czas bez spodni ochronnych.
Regularnie zmieniaj pieluchy!
Zaleca się nie tylko sprawdzać pieluchę kilka razy dziennie, ale także zmieniać ją co trzy do czterech godzin (zmień natychmiast, jeśli oddasz mocz lub stolec). Aby pielucha nie ocierała się zbytnio, należy ją założyć luźno. Wtedy pod spodem może gromadzić się mniej ciepła.
Używaj pieluch, które są oddychające i bardzo chłonne (ewentualnie z podkładką żelową). W przypadku istniejącej wysypki pieluszkowej, pieluchy jednorazowe są lepsze niż pieluchy tekstylne, ponieważ mogą lepiej odprowadzać wilgoć.
Prać wszystkie zużyte tekstylia po użyciu w temperaturze co najmniej 60 stopni Celsjusza (pranie na gorąco).
Dokładnie wyczyść i osusz obszar pieluchy!
Do czyszczenia używaj wyłącznie ciepłej, czystej wody. Należy powstrzymać się od używania mydeł lub specjalnych produktów pielęgnacyjnych, ponieważ niepotrzebnie podrażniają one skórę i mogą wywoływać alergie. Zaschnięty brud lub resztki maści można łatwo usunąć ściereczką nasączoną olejem (np. oliwą lub olejem migdałowym) lub tzw. syndetkami (syntetycznymi detergentami).
Na koniec dokładnie osusz obszar pieluszkowy - miękką szmatką, aby nie podrażnić zaognionej skóry lub odparzeń pieluszkowych. Podczas suszenia zwróć szczególną uwagę na fałdy skóry, w których łatwo może rozwinąć się wilgotne, ciepłe środowisko.
Pytanie ostatnio zmienione środki utrzymania!
Wysypka pieluszkowa często pojawia się po zmianie marki pieluchy lub zastosowaniu nowych produktów pielęgnacyjnych. Dlatego zawsze zadawaj sobie pytanie, czy ostatnio coś zmieniłeś. Jeśli przetestowałeś już niektóre maści na pieluszkę bez powodzenia, przestań ich używać i skonsultuj się z lekarzem. Uważaj też na ewentualne nowe nawyki żywieniowe. Diety, pikantne potrawy lub niektóre choroby jelit mogą wywołać lub pogorszyć pieluszkę.
Zobacz swojego lekarza!
Jeśli zauważysz wysypkę u swojego dziecka lub krewnego, powinieneś udać się do pediatry lub dermatologa. Może to wykluczyć możliwe choroby podstawowe i daje przydatne wskazówki dotyczące leczenia odparzeń pieluszkowych. Nie wahaj się zapytać go bezpośrednio o specjalne opcje leczenia. Jeśli skóra jest również zakażona, lekarz przepisze również leki.
Położne również często mają wskazówki, jak leczyć pieluszkę. Niektóre położne odkryły, że na przykład lecznicza wełna może leczyć bóle pośladków u małych dzieci i niemowląt. Ta wełna, która pochodzi od owiec, jest wkładana do pieluchy. Zawarty w nim naturalny wosk z wełny (lanolina) ma hamować stany zapalne oraz wspomagać wentylację i wchłanianie wilgoci w skórze. Może jednak również powodować reakcje alergiczne.
Stosuj wyłącznie maści lub pasty wskazane przez lekarza!
W przypadku odparzeń pieluszkowych szczególnie odpowiednie są miękkie pasty na bazie wody zawierające cynk. Na nadmiernie przesiąkające wysypki można wcześniej zastosować suszące i dezynfekujące miękkie pasty. W przypadku poważnych uszkodzeń skóry pomocne mogą być również maści kortyzonowe. Jednak powinny one być używane tylko przez lekarza i tylko przez krótki czas.
Jeśli lekarz stwierdzi, że wysypka pieluszkowa jest skolonizowana przez drożdżaki lub bakterie, przepisze leki, które są szczególnie skuteczne przeciwko tym drobnoustrojom. Infekcje grzybicze to leki przeciwgrzybicze (np. mikonazol, nystatyna). Wystarczy kilka razy dziennie nałożyć cienko zalecone pasty na dotknięty obszar skóry. Jeśli jednak grzyb rozprzestrzenił się gdzie indziej, np. w jamie ustnej lub jelicie, leczenie przeciwgrzybicze należy rozszerzyć (płyny do płukania ust, tabletki). Antybiotyki są lekiem z wyboru w przypadku infekcji bakteryjnych.
Podsumowując: zalecenia ABCDE
Grupa ekspertów z Kalifornii podsumowała zalecenia dotyczące leczenia pieluszkowego zapalenia skóry literami ABCDE w specjalistycznym artykule:
- A = powietrze - czasy bez pieluch
- B = bariera - naturalną barierę skóry należy chronić lub utrzymywać odpowiednimi pastami.
- C = clean – staranne i delikatne czyszczenie jest ważną częścią terapii pieluszkowej.
- D = pieluchy (pieluchy) - wybór odpowiedniej pieluszki zdecydowanie pomaga w walce z odparzeniami pieluszkowymi.
- E = edukacja – należy skonsultować się z lekarzem lub ekspertem (np. położną), który wyjaśni pieluszkę i udzieli przydatnych wskazówek dotyczących leczenia.
Wysypka pieluszkowa: przebieg choroby i rokowanie
Wysypka pieluszkowa zwykle goi się w krótkim czasie bez żadnych konsekwencji. Ważne jest, aby przestrzegać środków zapobiegawczych, unikać przyczynowych czynników ryzyka i ostrożnie leczyć ewentualne infekcje.
Jedną z możliwych konsekwencji niewłaściwego leczenia pieluszkowego zapalenia skóry jest tzw. ziarniniak pośladkowy niemowlęcia. Może rozwinąć się przy nadmiernym leczeniu maściami na pieluszkowe zapalenie skóry zawierające kortyzon i objawiać się grubymi, niebieskawo-czerwonymi i bolesnymi guzkami wzdłuż linii skóry w okolicy narządów płciowych. Często ustępują wraz z pieluszką, ale mogą również pozostawić widoczne blizny.
Czasami po zagojonej wysypce pieluszkowej występują nawroty (raz lub kilka razy). Szczególnie zaleca się wtedy wizytę u pediatry lub dermatologa i zbadanie dziecka pod kątem ewentualnych chorób podstawowych (niedobór odporności, alergie itp.). Wysypka pieluszkowa może rozprzestrzenić się na inne części ciała. W niektórych przypadkach może to wskazywać na infekcję całego ciała. Tutaj również należy jak najszybciej skonsultować się z lekarzem. Dzięki szybkiemu leczeniu można uniknąć poważnych powikłań zakażonej wysypki pieluszkowej.
Tagi.: wartości laboratoryjne zapobieganie domowe środki zaradcze